Okoliczności konsultacji
Do apteki zgłasza się kobieta z dzieckiem. Wraca z wizyty u pediatry z kartką z zaleceniami, na których ma zapisane informacje o stosowaniu u dziecka leku przeciwgorączkowego z paracetamolem oraz pudru płynnego. Matka pyta, czy zamiast paracetamolu może zastosować syrop o nazwie Ibum, który akurat ma w domu i prosi o puder na skórę. Kobieta mówi, że u dziecka rozpoznano ospę wietrzną, ale syn nie dostał recepty na żaden antybiotyk. Obawia się, że pediatra zapomniała go wypisać. Pacjentka dopytuje, co może zrobić, aby nie zaraziło się młodsze, czteroletnie dziecko. Martwi się także tym, że dziecko miało wczoraj kontakt z jej ciężarną siostrą, a słyszała, że to może być niebezpieczne dla płodu.
| Metryczka pacjenta | |
|---|---|
| Płeć i wiek | dziecko, 6 lat |
| Choroby przewlekłe | - |
| Inne dolegliwości | ospa wietrzna |
| Stosowane leki | - |
Wywiad i obserwacje
Dobór odpowiednich zaleceń dla opiekuna dziecka z ospą wietrzna należy poprzedzić wywiadem farmaceutycznym.
Pytania farmaceuty
Pacjentowi zadano następujące pytania:
- Jaka jest masa ciała dziecka?
- Czy świąd skóry jest mocno nasilony?
- Czy młodsze dziecko szczepione było p/ospie wietrznej?
- Czy ciężarna była szczepiona lub chorowała na ospę wietrzną?
Odpowiedzi pacjenta
Z wywiadu wynika, że:
- Dziecko waży 21 kilogramów.
- Tak, świąd jest nasilony, a dziecko rozdrapuje strupy.
- Nie, młodsze dziecko nie było szczepione.
- Tak, w dzieciństwie siostra przechodziła ospę wietrzną.
Interwencja
Pacjenta wsparto w następujący sposób:
- Rekomendacja preparatów bez recepty. Opiekunce dziecka wyjaśniono, że w przypadku ospy wietrznej lekiem przeciwgorączkowym z wyboru jest paracetamol, a ibuprofen jest polecany jedynie w przypadku jego nieskuteczności. Wydano lek z paracetamolem i na podstawie masy ciała dziecka obliczono dawkę jednorazową (315 mg paracetamolu) zalecając jej podawanie 4 razy dziennie. Wyjaśniono, że obecnie odchodzi się od stosowania pudrów płynnych na zmiany w przebiegu ospy wietrznej. Wydano preparat z dimetindenem w postaci żelu, zalecają smarowanie zmian 4 razy dziennie oraz spray z oktenidyną i fenoksyetanolem do odkażania zmian 2 razy dziennie.
- Przekazanie zalecenia niefarmakologicznego. Zalecono aby u dziecka stosować codzienne krótkie kąpiele i delikatne osuszanie skóry. Polecono, aby do kąpieli użyć kilku kryształów nadmanganianu potasu, po jego uprzednim dokładnym rozpuszczeniu i uzyskaniu jasnoróżowego koloru wody do kąpieli. Zalecono również obcięcie paznokci dziecku. Wyjaśniono, że ospa wietrzna jest chorobą wirusową, wobec czego antybiotyki w jej przebiegu nie są stosowane, a leczenie przeciwwirusowe włączane jest w tej grupie wiekowej jedynie w przypadku ciężkiego przebiegu choroby.
- Skierowanie do lekarza. Pacjentkę poinformowano, że u młodszego dziecka do 72 godzin od kontaktu z osobą zakażoną możliwe jest podanie szczepionki p/ospie w ramach profilaktyki poekspozycyjnej i zalecono kontakt z pediatrą w celu ustalenia dalszego postępowania.
- Przekazanie informacji ustnej. Wyjaśniono również, że w przypadku ciężarnych które przechodziły już ospę nie jest konieczne wdrożenie żadnego szczególnego postępowania.
Uzasadnienie interwencji
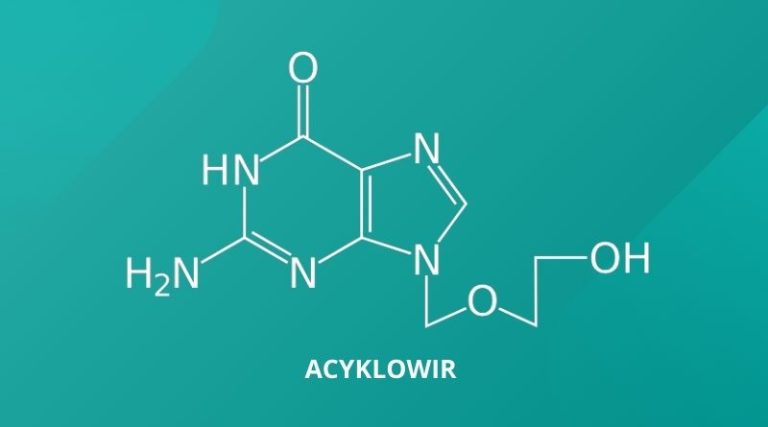
U dzieci poniżej 12. r.ż. z prawidłową odpornością i łagodnym przebiegiem ospy wietrznej stosowane jest jedynie leczenie objawowe. Leczenie przeciwwirusowe stosuje się w grupach podwyższonego ryzyka, w tym u niemowląt, pacjentów z obniżoną odpornością, niezaszczepionej młodzieży, dorosłych czy kobiet w ciąży. W tym przypadku lekiem pierwszego wyboru jest acyklowir, który zmniejsza nasilenie objawów oraz ryzyko powikłań.[1]
W zwalczaniu gorączki u dzieci chorych na ospę wietrzną lekiem pierwszego wyboru jest paracetamol. W przebiegu chorób wirusowych nie zaleca się stosowania kwasu acetylosalicylowego oraz jego pochodnych, gdyż może to zwiększać ryzyko wystąpienia zespołu Reye’a.[2]. Dyskusyjne pozostaje również zastosowanie ibuprofenu, dla którego w latach 90. XX wieku pojawiły się doniesienia, że może on sprzyjać rozwojowi ciężkich, powikłanych nadkażeń bakteryjnych skóry i tkanek miękkich.[3]
W przypadku nasilonego świądu w przebiegu ospy wietrznej zaleca się stosowanie leków przeciwhistaminowych. Brak jest szczegółowych zaleceń dotyczących leczenia wspomagającego w ospie wietrznej. W uzasadnionych przypadkach zastosować można żele o działaniu przeciwświądowym z dimetindenem (Foxill, Dimastin, Fenistil). Pomocne mogą być także kosmetyki i wyroby medyczne o działaniu łagodzącym, np. z wyciągiem z aloesu, pantenolem, betainą czy alantoiną. Do odkażania skóry użyte mogą być spraye z oktenidyną i fenoksyetanolem, zalecić można także kąpiele w nadmanganianie potasu. Według aktualnego stanu wiedzy nie należy rekomendować preparatów przyspieszających zasychanie zmian w postaci pudrów płynnych. Ograniczają one czystość ran i utrudniają ich obserwację.
Według przeglądu Cochrane z 2014 roku zastosowanie szczepionki przeciw ospie u dzieci po kontakcie domowym z przypadkiem ospy w ciągu 3 dni od ekspozycji zmniejszało częstość infekcji i ilość ciężkich przypadków.[4]
Warto wiedzieć, że u kobiet w ciąży przebieg ospy wietrznej jest cięższy niż u pozostałych osób dorosłych. Dodatkowo, zakażenie płodu lub noworodka może być przyczyną wielu powikłań, ze zgonem dziecka włącznie. Jednak z uwagi na fakt, ze większość ciężarnych chorowała w przeszłości i wytworzyła odporność, to zakażenia pierwotne w tej grupie należą do rzadkości. W przypadku braku odporności (brak wiarygodnych informacji o wcześniej występującej chorobie, brak szczepień) lekarz może podjąć decyzję o zastosowaniu immunoglobuliny przeciwko wirusowi ospy wietrznej i półpaśca (varicella zoster immune globulin – VZIG), a lek należy podać możliwie jak najszybciej, do 96 h po ekspozycji.[5]
Czytaj też: Gorączka u dziecka z ospą wietrzną – Case study
-
 mgr farm. Barbara Żołna
mgr farm. Barbara ŻołnaRedaktorka portalu opieka.farm. Absolwentka Wydziału Farmaceutycznego Śląskiego Uniwersytetu Medycznego. Współautorka licznych podręczników i kursów dla farmaceutów. Na co dzień pełni funkcję kierownika w aptece otwartej.
Piśmiennictwo
- Albrecht. M., 2022. Treatment of varicella (chickenpox) infection. UpToDate. Aktualizacja: 02.02.2022⬏
- Schrör, K. Aspirin and Reye Syndrome. Pediatr-Drugs 9, 195–204 (2007). https://doi.org/10.2165/00148581-200709030-00008⬏
- Mikaeloff, Y., Kezouh, A., & Suissa, S. (2008). Nonsteroidal anti-inflammatory drug use and the risk of severe skin and soft tissue complications in patients with varicella or zoster disease. British Journal of Clinical Pharmacology, 65(2), 203–209. doi:10.1111/j.1365-2125.2007.02997.x⬏
- Macartney K, Heywood A, McIntyre P. Vaccines for post‐exposure prophylaxis against varicella (chickenpox) in children and adults. Cochrane Database of Systematic Reviews 2014, Issue 6. Art. No.: CD001833. DOI: 10.1002/14651858.CD001833.pub3. Accessed 25 September 2023.⬏
- Riley. L., 2023. Varicella-zoster virus infection in pregnancy. UpToDate. Aktualizacja: 28.08.2023⬏






















Bardzo ciekawe opracowanie. Myślę, że warto byłoby jeszcze przypomnieć pacjentce, że dziecko chore na ospę wietrzną powinno pozostać w domu do momentu zagojenia ran.
Szczepienia na ospę – to zawsze bardzo burzliwy temat. Wśród pacjentów wciąż spotykam się z przekonaniem, że „lepiej przechorować” – warto więc edukować w tym temacie na co dzień. No i pamiętać o możliwości zaszczepiania już po kontakcie, co zostało dobrze wyjaśnione