SSRI (Selective Serotonin Reuptake Inhibitors), czyli selektywne inhibitory wychwytu zwrotnego serotoniny, to grupa leków przeciwdepresyjnych, które selektywnie blokują transporter serotoniny w OUN, przez co zwiększa się stężenie tego neuroprzekaźnika w szczelinie synaptycznej i zostaje nasilone przewodnictwo serotoninergiczne.
Jak działają selektywne inhibitory wychwytu zwrotnego serotoniny?
SSRI działają przeciwdepresyjnie i przeciwlękowo.
Mechanizm działania selektywnych inhibitorów wychwytu zwrotnego serotoniny (SSRI)
SSRI selektywnie blokują transporter serotoniny (SERT) znajdujący się w błonie komórkowej neuronu presynaptycznego, przez co zahamowany zostaje wychwyt zwrotny serotoniny i jej stężenie w szczelinie synaptycznej ulega zwiększeniu – nasila się przekaźnictwo serotoninergiczne. Uważa się, że w OUN u osób dotkniętych depresją występuje zbyt niskie stężenie serotoniny, co tłumaczyłoby skuteczność SSRI w leczeniu tej choroby.
SSRI nie wykazują istotnego działania antycholinergicznego, antyhistaminowego ani α1-adrenergicznego, jeśli są stosowane w dawkach terapeutycznych (stąd „selektywne” w nazwie), dzięki czemu ich stosowanie wiąże się z małym ryzykiem wystąpienia działań niepożądanych ze strony układu sercowo-naczyniowego, co jest szczególnie istotne w leczeniu depresji u osób starszych oraz osób ze współistniejącymi chorobami układu sercowo-naczyniowego. Ponadto przyjmowanie SSRI wiąże się ze znacznie mniejszym ryzykiem wystąpienia napadów drgawkowych w porównaniu z TLPD.
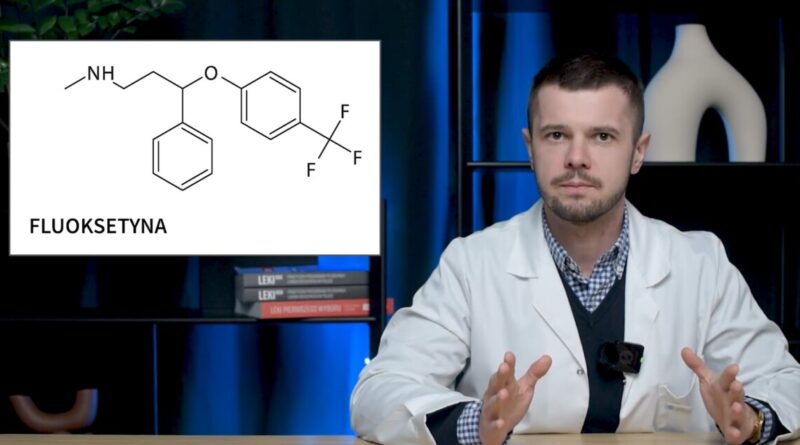
Przekaż pacjentowi, że pierwsze efekty leczenia mogą pojawić się dopiero po ok. 2 tyg., a pełny efekt terapeutyczny następuje po kilku tygodniach od rozpoczęcia przyjmowania leku. Początek działania przeciwdepresyjnego pojawia się najpóźniej w przypadku przyjmowania fluoksetyny, dlatego nie jest ona pierwszym wyborem, kiedy istnieje potrzeba szybkiej odpowiedzi na leczenie.
Działanie w różnych wskazaniach
SSRI są stosowane w chorobach, w których prawdopodobnie występuje zaburzenie neuroprzekaźnictwa serotoniny w OUN, dlatego działanie tej grupy leków w różnych wskazaniach opiera się na zwiększaniu aktywności serotoninergicznej przez hamowanie wychwytu zwrotnego serotoniny przez neuron presynaptyczny i zwiększaniu jej stężenia w szczelinie synaptycznej.
Selektywne inhibitory wychwytu zwrotnego serotoniny dostępne w obrocie
Wszystkie SSRI są w Polsce dostępne na receptę.
Leki na receptę (Rp)
Leki z grupy SSRI dostępne na receptę w Polsce to:
- citalopram (Citabax, Cital, Pram),
- escitalopram (Aciprex, Elicea, Mozarin),
- fluoksetyna (Bioxetin, Fluxemed, Seronil),
- fluwoksamina (Fevarin),
- paroksetyna (Parogen, Rexetin, Seroxat),
- sertralina (Asentra, Sertagen, Zoloft).
Wybór postaci i praktyczne wskazówki
Większość leków z grupy SSRI dostępna jest w formie tabletek lub kapsułek. Tabletki będą lepszym wyborem dla pacjentów, którzy rozpoczynają lub kończą terapię SSRI – tabletki można dzielić, co umożliwia stopniowe zwiększanie lub zmniejszanie dawki. Jedynie leki zawierające escitalopram dostępne są w innych postaciach. Są to:
- krople doustne (Betesda), które dodaje się do napoju: wody, soku pomarańczowego lub soku jabłkowego,
- tabletki ulegające rozpadowi w jamie ustnej (Depralin ODT, Elicea Q–Tab, Mozarin Swift), które nie wymagają popijania płynem.
Przy wydawaniu zamiennika zwróć uwagę, czy wydajesz pacjentowi odpowiednią postać leku. SSRI mogą być przyjmowane niezależnie od posiłków (z posiłkiem lub między posiłkami). Jeśli są stosowane raz dziennie, dawkę leku należy przyjmować o tej samej porze dnia, rano lub wieczorem.
Escitalopram w postaci tabletek oraz tabletek ulegających rozpadowi w jamie ustnej mogą być stosowane zamiennie, gdyż obie postaci są biorównoważne.
Wskazania selektywnych inhibitorów wychwytu zwrotnego serotoniny
Wskazania do stosowania SSRI według ChPL to:
- leczenie epizodów dużej depresji,
- zapobieganie epizodom dużej depresji,
- leczenie zaburzeń obsesyjno-kompulsywnych,
- leczenie wspomagające w bulimii (jako uzupełnienie psychoterapii),
- leczenie fobii społecznej,
- leczenie zespołu stresu pourazowego,
- leczenie lęku napadowego z towarzyszącą (lub nie) agorafobią.
Różnice we wskazaniach pomiędzy poszczególnymi lekami
Preparaty handlowe na rynku mogą różnić się wskazaniami. Różnice we wskazaniach SSRI zostały przedstawione w tabeli poniżej.
| Wskazanie do stosowania | Epizody dużej depresji | Profilaktyka nawrotów zaburzeń depresyjnych | Profilaktyka nawrotów zaburzeń depresyjnych | Fobia społeczna | Zaburzenie lękowe uogólnione | Zaburzenie obsesyjno-kompulsywne | Bulimia (jako uzupełnienie psychoterapii) | Zaburzeniestresowe pourazowe (PTSD) |
|---|---|---|---|---|---|---|---|---|
| citalopram | + | + | + | – | – | – | – | – |
| escitalopram | + | – | + | + | + | + | – | – |
| fluoksetyna | + | – | – | – | – | + | + | – |
| fluwoksamina | + | – | – | – | – | + | – | – |
| paroksetyna | + | – | + | + | + | + | – | + |
| sertralina | + | + | + | + | – | + | – | + |
Nie wszystkie SSRI mają we wskazaniach stosowanie u osób poniżej 18. rż. Według wskazań u dzieci i młodzieży stosuje się:
- fluoksetynę (Seronil), która jest zarejestrowana do leczenia umiarkowanej do ciężkiej depresji u dzieci od 8. rż. oraz młodzieży, u których nie zaobserwowano poprawy po 4–6 sesjach psychoterapii (dawka wynosi 10–20 mg),
- sertralinę (Asentra, Sertagen) w leczeniu zaburzeń obsesyjno-kompulsywnych u dzieci od 6. rż. i młodzieży (dawka wynosi 25–50 mg).
Zastosowanie off-label leków z selektywnymi inhibitorami wychwytu zwrotnego serotoniny
SSRI są stosowane także poza wskazaniami w leczeniu i profilaktyce innych chorób.
Depresja poporodowa. Więcej informacji w w sekcji selektywne inhibitory wychwytu zwrotnego serotoniny a karmienie piersią.
Bóle głowy i profilaktyka migreny. Podwójnie zaślepione badanie z randomizacją z 2002 roku wykazało, że stosowanie sertraliny u pacjentów z przewlekłym napięciowym bólem głowy przyczyniło się do zmniejszenia liczby przyjmowanych leków przeciwbólowych na tydzień w porównaniu do grupy placebo[1]. W badaniu z randomizacją z 1999 roku wykazano mniejszą skuteczność sertraliny w profilaktyce migreny w porównaniu z lekami tradycyjnie stosowanymi w tym wskazaniu, jednakże może być zastosowana u pacjentów z depresją cierpiących na migreny w przypadku nieskuteczności leków pierwszego rzutu[1].
Neuropatia cukrzycowa. Badanie z randomizacją i kontrolą placebo przeprowadzone u 15 pacjentów wykazało skuteczność citalopramu w dawce 40 mg dziennie w zmniejszaniu objawów neuropatii cukrzycowej. Na podstawie wcześniej dostępnych danych autorzy badania odnotowali jednak, że citalopram był mniej efektywny w tym wskazaniu niż imipramina, ale lepiej tolerowany przez pacjentów[2]. W badaniu z randomizacją z 1990 roku porównano skuteczność paroksetyny (w dawce 40 mg dziennie), imipraminy oraz placebo w zmniejszaniu objawów neuropatii cukrzycowej. Wykazano przewagę paroksetyny nad placebo w tym wskazaniu[3].
Przedwczesny wytrysk. W 1998 roku przeprowadzono badanie kliniczne z randomizacją, które wykazało skuteczność klomipraminy, sertraliny oraz fluoksetyny, w porównaniu do placebo, w leczeniu przedwczesnego wytrysku u mężczyzn, chociaż w tym badaniu największą skuteczność odnotowano dla klomipraminy[4]. Podwójnie zaślepione badanie z randomizacją z 2001 roku z udziałem mężczyzn z przedwczesnym wytryskiem wykazało przewagę paroksetyny nad citalopramem w opóźnianiu ejakulacji[5].
Uzależnienie od alkoholu. W podwójnie zaślepionym badaniu z randomizacją z 2001 roku wykazano skuteczność sertraliny w dawce 200 mg w leczeniu uzależnienia od alkoholu u pacjentów bez depresji w wywiadzie. Wśród pacjentów, którzy wcześniej doświadczali epizodów depresji, sertralina nie była skuteczniejsza od placebo w tym wskazaniu[6].
Selektywne inhibitory wychwytu zwrotnego serotoniny a ciąża
SSRI są grupą leków przeciwdepresyjnych najszerzej przebadanych w leczeniu depresji u kobiet ciężarnych. Ze względu na małą toksyczność są najczęściej stosowane u kobiet z depresją, które spodziewają się dziecka. Wszystkie spośród SSRI przenikają przez łożysko, w najmniejszym stopniu – sertralina oraz paroksetyna. Metaanaliza z 2013 roku wykazała, że stosowanie sertraliny lub citalopramu w czasie ciąży nie wiązało się istotnie z występowaniem wad wrodzonych u dziecka, natomiast w przypadku fluoksetyny i paroksetyny zaobserwowano przypadki wystąpienia wad wrodzonych serca u noworodka[7]. W 2009 roku przeprowadzono prospektywne badanie obserwacyjne z udziałem 27 kobiet ciężarnych (w 18.–32. tyg. ciąży), którym podawano jeden z SSRI (citalopram, escitalopram, fluoksetynę, fluwoksaminy, paroksetynę lub sertralinę), w którym wykazano, że wszystkie leki z tej grupy przechodzą przez łożysko do krwiobiegu dziecka i wywołują zmiany w ich zachowaniu zaraz po urodzeniu. Odnotowano, że działanie to było łagodne i samoistnie ustępowało w ciągu 1–2 tyg. po urodzeniu. Jednakże istnieją badania, które wykazały, że u 30% noworodków, których matki przyjmowały SSRI w ciąży, wystąpił zespół odstawienny, którego objawami było pobudzenie, drażliwość, zwiększone napięcie mięśniowe, zaburzenia snu, ciągły płacz czy problemy z przyjmowaniem pokarmu. Zostały również przeprowadzone badania, w których u nowo narodzonych dzieci odnotowano ciężkie działania niepożądane, takie jak przetrwałe nadciśnienie płucne, zaburzenie czynności nerek czy drgawki[8].
Spośród SSRI lekiem z wyboru w leczeniu depresji u kobiet ciężarnych jest sertralina[7].
Selektywne inhibitory wychwytu zwrotnego serotoniny a karmienie piersią
SSRI są stosowane u kobiet cierpiących z powodu depresji poporodowej – jest to zastosowanie off–label dla tej grupy leków. Nie wykazano przewagi żadnego z SSRI nad pozostałymi, jednakże najlepiej przebadanymi SSRI w tym wskazaniu są sertralina (Asentra, Sertagen) oraz paroksetyna (Parogen, Rexetin), dlatego są wybierane w pierwszej kolejności. W przypadku nieskuteczności jednego z SSRI można przerwać leczenie i zastosować inny lek z tej grupy. Korzyści z leczenia depresji poporodowej u kobiety karmiącej piersią przewyższają potencjalne ryzyko dla dziecka, które jest oceniane jako niskie.
Doradź pacjentce karmiącej piersią, aby przyjmowała lek zaraz po karmieniu dziecka, co pozwoli zmniejszyć stężenie leku w mleku podczas następnego karmienia.
Istotne interakcje selektywnych inhibitorów wychwytu zwrotnego serotoniny
SSRI wchodzą w interakcję z:
- innymi lekami o działaniu serotoninergicznym (SSRI, SNRI, TLPD, tryptanami, tramadolem, litem, wyciągiem z dziurawca) – jednoczesne stosowanie nasila neurotransmisję serotoninergiczną, co zwiększa ryzyko wystąpienia zespołu serotoninowego, ponadto leki te wpływają na obniżenie progu drgawkowego,
- IMAO – łączne stosowanie nasila przekaźnictwo serotoninergiczne, co może spowodować zespół serotoninowy,
- linezolidem – jest odwracalnym nieselektywnym inhibitorem MAO, więc istnieje ryzyko wystąpienia zespołu serotoninowego,
- NLPZ – ze względu na działanie wortioksetyny hamujące agregację płytek krwi, jednoczesne przyjmowanie może wiązać się z wystąpieniem krwawień z przewodu pokarmowego,
- lekami antykoagulacyjnymi i przeciwpłytkowymi – łączenie obu leków zwiększa ryzyko wystąpienia krwawień, ponieważ SSRI, hamując wychwyt zwrotny serotoniny, zaburzają proces agregacji płytek krwi,
- lekami moczopędnymi – zwiększa się ryzyko hiponatremii, zwłaszcza u osób starszych,
- bupropionem – oba leki obniżają próg drgawkowy, więc ich łączne zastosowanie zwiększa ryzyko wystąpienia napadu drgawkowego.
Spośród SSRI citalopram i sertralina będą najlepszym wyborem w leczeniu osób, które przyjmują inne leki, ze względu na najmniejsze ryzyko wywołania interakcji (nie wpływają istotnie na aktywność enzymów CYP450).
Działania niepożądane selektywnych inhibitorów wychwytu zwrotnego serotoniny
Częstość występowania efektów ubocznych SSRI jest największa na początku leczenia – w dwóch pierwszych tygodniach przyjmowania leku. Działania niepożądane, które zazwyczaj pojawiają się w pierwszych tygodniach leczenia SSRI, to[9]:
- bóle głowy, zawroty głowy – w przypadku zawrotów głowy pacjent powinien unikać gwałtownych zmian pozycji ciała, np. przy wstawaniu z łóżka czy podnoszeniu się z pozycji siedzącej,
- bezsenność – doradź pacjentowi, aby dawkę leku przyjmował rano (na początku leczenia SSRI lekarz może zalecić dodatkowo przyjmowanie leku polepszającego sen, np. jednej z benzodiazepin lub kwetiapiny),
- senność, uczucie zmęczenia – w tym przypadku dawka leku może być przyjmowana wieczorem,
- pobudzenie, niepokój (spośród SSRI najczęściej powodowane przez fluoksetynę) – na początku leczenia SSRI lekarz może zalecić przyjmowanie małej dawki leku z grupy benzodiazepin lub hydroksyzyny,
- suchość w jamie ustnej – przypomnij pacjentowi o regularnym piciu wody i zaproponuj, aby ssał tabletki o działaniu nawilżającym kilka razy dziennie,
- zaburzenia ze strony przewodu pokarmowego (nudności, biegunka, wymioty) – doradź pacjentowi, aby przyjmował dawkę leku tuż po posiłku, w przypadku wystąpienia zaparć możesz zaproponować zwiększone przyjmowanie błonnika w żywności lub w postaci suplementów diety.
Wytłumacz pacjentowi, że objawy te prawdopodobnie ustąpią lub ich nasilenie zmniejszy się w ciągu kilku tygodni przyjmowania SSRI. Aby zmniejszyć intensywność działań niepożądanych na początku leczenia SSRI, dawkę leku zwiększa się stopniowo – zapytaj pacjenta, czy zna schemat dawkowania zalecony przez lekarza.
Przy długotrwałym leczeniu SSRI działaniami niepożądanymi sprawiającymi największe trudności pacjentom są[10]:
- dysfunkcje seksualne (zmniejszone libido, opóźnienie ejakulacji u mężczyzn, anorgazmia) – spośród SSRI najczęściej wywołują je paroksetyna oraz sertralina, najrzadziej fluwoksamina,
- zaburzenia snu – fluoksetyna, sertralina i paroksetyna opóźniają przejście w fazę REM snu, fluoksetyna i paroksetyna skracają czas trwania tej fazy i zmniejszają efektywność snu oraz całkowity czas snu (najmniejszy wpływ na efektywność snu zaobserwowano dla sertraliny),
- przybieranie na wadze – niektóre SSRI są związane ze spadkiem masy ciała na początku leczenia, jednak po 6. mies. terapii obserwowano powrót masy ciała do wartości sprzed leczenia i dalsze przybieranie na wadze.
Nagłe przerwanie przyjmowania SSRI może wywołać objawy zespołu odstawiennego (np. pobudzenie, rozdrażnienie, zawroty głowy, ból głowy, splątanie), aby temu zapobiec, dawka leku powinna być zmniejszana stopniowo. Najmniejsze ryzyko działań niepożądanych związanych z odstawieniem leku zaobserwowano dla fluoksetyny (ze względu na jej długi okres półtrwania), a największe dla paroksetyny.
Istnieją doniesienia o tym, że SSRI mogą wydłużać odstęp QT, co wiąże się z ryzykiem wystąpienia zagrażającemu życiu częstoskurczu komorowego zwanego baletem serca. Ryzyko wydłużenia odstępu QT jest największe dla citalopramu oraz escitalopramu, natomiast niewielkie w przypadku stosowania fluoksetyny, paroksetyny, sertraliny i fluwoksaminy[11].
Najważniejsze środki ostrożności i przeciwwskazania selektywnych inhibitorów wychwytu zwrotnego serotoniny
Pacjent z receptą na SSRI może potrzebować dodatkowej porady dotyczącej obserwacji niepokojących objawów, jeśli:
- rozpoczyna przyjmowanie SSRI ze względu ma wzrost ryzyka wystąpienia zachowań samobójczych w pierwszych miesiącach leczenia przeciwdepresyjnego,
- jest osobą poniżej 18. rż. lub młodym dorosłym poniżej 24. rż., ze względu na większe ryzyko pojawienia się lub nasilenia myśli czy zachowań samobójczych podczas przyjmowania leków przeciwdepresyjnych w tej grupie wiekowej niż u osób dorosłych (Food and Drug Administration, 2018), dlatego niezbędna jest obserwacja rodziny oraz opiekunów tych osób pod kątem występowania zmian w zachowaniu,
- jest osobą w podeszłym wieku, szczególnie, jeśli przyjmuje równocześnie leki moczopędne, ponieważ istnieje u niej ryzyko wystąpienia hiponatremii,
- ma skłonność do krwawień lub przyjmuje leki wpływające na krzepliwość krwi (ASA w dawce kardiologicznej, NLPZ, leki antykoagulacyjne, leki przeciwzakrzepowe), z uwagi na wychwyt serotoniny potrzebnej płytkom krwi do tamowania krwawień i zwiększeniu ryzyka ich wystąpienia przy łącznym stosowaniu,
- przyjmuje leki lub suplementy diety o działaniu serotoninergicznym (inne SSRI, SNRI, TLPD, tryptany, opioidowe leki przeciwbólowe, dekstrometorfan, wyciąg z dziurawca, tryptofan), ponieważ wzrasta ryzyko wystąpienia zespołu serotoninowego,
- choruje na padaczkę, ponieważ SSRI mogą obniżać próg drgawkowy,
- choruje na ChAD, z uwagi na to, że leki antydepresyjne mogą promować przejście w stan manii lub hipomanii.
Przeciwwskazania do przyjmowania SSRI to:
- jednoczesne przyjmowanie leków z grupy IMAO, ze względu na wzrost ryzyka wystąpienia zespołu serotoninowego – należy zachować 2 tyg. odstępu między zastosowaniem inhibitorów MAO a SSRI, a w przypadku przyjmowania fluoksetyny powinno upłynąć co najmniej 5 tyg. od ostatniej dawki, ze względu na długi okres półtrwania fluoksetyny,
- jednoczesne przyjmowanie linezolidu, ponieważ jest on odwracalnym nieselektywnym inhibitorem MAO,
- stosowanie citalopramu w dawce powyżej 20 mg dziennie u osób powyżej 60. rż., z uwagi na ryzyko wydłużenia odstępu QT[12].
Piśmiennictwo
- Landy, S., McGinnis, J., Curlin, D., Laizure, S.C. (1999). Selective serotonin reuptake inhibitors for migraine prophylaxis. Headache, 39(1), 28–32. doi: 10.1046/j.1526-4610.1999.3901028.x.⬏⬏
- Sindrup, S.H., Bjerre, U., Dejgaard, A., Brøsen, K., Aaes-Jørgensen, T., Gram, L.F. (1992). The selective serotonin reuptake inhibitor citalopram relieves the symptoms of diabetic neuropathy. Clinal Pharmacology and Therapeutics, 52(5), 547–552. doi: 10.1038/clpt.1992.183.⬏
- Sindrup, S.H., Gram, L.F., Brøsen, K., Eshøj, O., Mogensen, E.F. (1990) The selective serotonin reuptake inhibitor paroxetine is effective in the treatment of diabetic neuropathy symptoms. Pain, 42(2),135–144. doi: 10.1016/0304-3959(90)91157-E.⬏
- Kim, S.C., Seo, K.K. (1998). Efficacy and safety of fluoxetine, sertraline and clomipramine in patients with premature ejaculation: a double-blind, placebo controlled study. Journal of Urology, 159(2):, 425–427. doi: 10.1016/s0022-5347(01)63940-5.⬏
- Waldinger, M.D., Zwinderman, A.H., Olivier, B. (2001). SSRIs and ejaculation: a double-blind, randomized, fixed-dose study with paroxetine and citalopram. Journal of Clinical Psychopharmacology, 21(6), 556–560. doi: 10.1097/00004714-200112000-00003.⬏
- Pettinati, H.M., Volpicelli, J.R., Luck, G., Kranzler, H.R., Rukstalis, M.R., Cnaan, A. (2001). Double-blind clinical trial of sertraline treatment for alcohol dependence. Journal of Clinical Psychopharmacology, 21(2), 143–153. doi: 10.1097/00004714-200104000-00005.⬏
- Wisner, K. L., Schaefer, C. (2015). Psychotropic drugs. w: Schaefer, C., Peters, P. W. J., Miller, R. K. (2014). Drugs During Pregnancy and Lactation. Treatment Options and Risk Assessment. Third edition. Academic Press.⬏⬏
- Rampono, J., Simmer, K., Ilett, K. F., Hackett, L. P., Doherty, D. A., Elliot, R., Forman, T. (2009). Placental Transfer of SSRI and SNRI Antidepressants and Effects on the Neonate. Pharmacopsychiatry, 42(03), 95–100. doi:10.1055/s-0028-1103296.⬏
- Warden, D., Trivedi, M. H., Wisniewski, S. R., Kurian, B., Zisook, S., Kornstein, S. G., Friedman, E. S., Miyahara, S., Leuchter, A. F., Fava, M., Rush, A. J. (2010). Early adverse events and attrition in selective serotonin reuptake inhibitor treatment: a suicide assessment methodology study report. Journal of clinical psychopharmacology, 30(3), 259–266. https://doi.org/10.1097/JCP.0b013e3181dbfd04.⬏
- Ferguson J. M. (2001). SSRI Antidepressant Medications: Adverse Effects and Tolerability. Primary care companion to the Journal of clinical psychiatry, 3(1), 22–27. https://doi.org/10.4088/pcc.v03n0105.⬏
- Funk, K. A., Bostwick, J. R. (2013). A comparison of the risk of QT prolongation among SSRIs. Annals of Pharmacotherapy, 47(10), 1330–1341. doi: 10.1177/1060028013501994.⬏
- U.S. Food and Drug Administration. (2017). FDA Drug Safety Communication: Revised recommendations for Celexa (citalopram hydrobromide) related to a potential risk of abnormal heart rhythms with high doses. https://www.fda.gov/drugs/drug-safety-and-availability/fda-drug-safety-communication-revised-recommendations-celexa-citalopram-hydrobromide-related.⬏