Antagonisty receptora angiotensyny II (ang. angiotensin II receptor blockers, ARB), inaczej sartany, to jedna z podstawowych grup leków obniżających ciśnienie krwi. Są najczęściej rekomendowane jako alternatywna terapia dla IKA w przypadku ich nietolerancji (wystąpienia suchego kaszlu) albo w pierwszym rzucie.
Jak działają antagonisty receptora angiotensyny II?
Efekt hipotensyjny, podobnie jak inhibitory konwertazy angiotensyny, sartany osiągają przez spadek oporu obwodowego, a także zmniejszenie obciążenia mięśnia sercowego. Sartany nie blokują enzymu konwertującego angiotensynę, tym samym nie hamując rozkładu bradykininy.
Mechanizm działania antagonisty receptora angiotensyny II
Sartany to blokery receptora AT1 angiotensyny II. Selektywna blokada receptora uniemożliwia związanie się z nim angiotensyny II. Prowadzi to do zablokowania szlaku renina–angiotensyna–aldosteron i zmniejszenie syntezy i wydzielania aldosteronu. Miejsce działania leku przedstawiono na rycinie poniżej.
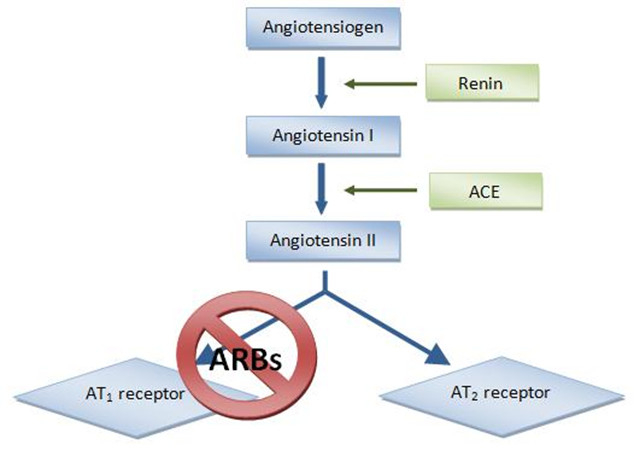
Działanie angiotensyny II przez receptor AT1 obejmuje:
- przebudowę naczyń krwionośnych oraz mięśnia sercowego,
- proces włóknienia mięśnia sercowego,
- zaburzenia rytmu serca,
- zaburzenia mikrokrążenia nerkowego i mózgowego,
- upośledzenie wrażliwości na insulinę,
- wzrost aktywności układu współczulnego,
- nasilenie procesów zapalnych przez nadmierne wytwarzanie cytokin prozapalnych.
Na skutek wybiórczej blokady receptora AT1 może dojść do wzrostu stężenia endogennej angiotensyny II w osoczu w wyniku wzrostu wydzielania reniny. Korzystny efekt działania sartanów może wynikać również z pobudzenia innych niż AT1 typów receptorów angiotensynowych, np. AT2. Aktywacja receptora AT2 przez angiotensynę II zwiększa wytwarzanie tlenku azotu, nasila aktywność dysmutazy ponadtlenkowej i hamuje aktywację mechanizmów zakrzepowych i zapalnych śródbłonka.
Działanie w różnych wskazaniach
Podstawową różnicą pomiędzy sartanami a IKA jest brak wpływu antagonistów receptora angiotensyny II na hamowanie rozkładu bradykininy. Sartany nie zwiększają poziomu bradykininy, co wiąże się prawdopodobnie z rzadszym występowaniem suchego kaszlu (charakterystycznego po IKA). Jednak mając na uwadze naczyniorozszerzający charakter bradykininy, sartany w mniejszym stopniu mogą zapobiegać powikłaniom sercowo-naczyniowym.
W trakcie terapii sartanami dochodzi do spadku oporu obwodowego, co ułatwia przepływ krwi przez naczynia, dlatego też, podobnie jak IKA, ich głównym zastosowaniem jest terapia nadciśnienia tętniczego. Ponadto dochodzi do zmniejszenia syntezy i wydzielania aldosteronu, zahamowania przerostu lewej komory serca i rozwoju niewydolności serca. Dlatego drugim najważniejszym zastosowaniem sartanów jest terapia niewydolności mięśnia sercowego. Z reguły są to leki drugiego wyboru w tym wskazaniu.
– Połączenie z sakubitrylem
Sakubitryl, stosowany w połączeniu z walsartanem, to inhibitor neprylizyny (ang. Angiotensin Receptor–Neprilysin Inhibitor, ARNI). Neprylizyna to enzym, który rozkłada, działając ochronnie na serce, przedsionkowe peptydy natriuretyczne (ang. Atrial Natriuretic Peptide, ANP). Efekty działania ANP obejmują[1]:
- zwiększenie wydalania sodu i diurezy,
- rozszerzenie naczyń krwionośnych,
- blokada szlaku renina–angiotensyna–aldosteron,
- zmniejszenie aktywności układu współczulnego,
- zmniejszenie przerostu lewej komory serca,
- poprawa funkcji śródbłonka.
W terapii niewydolności serca klasy II–IV według NYHA wykorzystuje się również połączenie sakubitrylu z walsartanem (Entresto). Lek ten stosuje się obok beta-blokera, antagonisty aldosteronu lub diuretyku[2].
Terapia z wykorzystaniem ARNI i walsartanu okazała się bardziej efektywna niż leczenie enalaprylem, jeśli chodzi o spadek śmiertelności z przyczyn sercowo-naczyniowych. Ponadto zaobserwowano spadek hospitalizacji u pacjentów z przewlekłą niewydolnością serca i zmniejszoną frakcją wyrzutową[3].
Antagonisty receptora angiotensyny II dostępne w obrocie
Wszystkie antagonisty receptora angiotensyny II są w Polsce dostępne na receptę.
Leki na receptę (Rp)
W tabeli poniżej znajduje się większość dostępnych w Polsce antagonistów receptora angiotensyny II oraz przykładowe preparaty handlowe i najczęściej stosowane dawki w terapii nadciśnienia.
Wśród dostępnych połączeń sartanów z innymi lekami hipotensyjnymi wyróżniamy:
- kandesartan + hydrochlorotiazyd, np. Carzap HCT,
- telmisartan + hydrochlorotiazyd, np. Polsart Plus, Telmizek HCT,
- losartan + hydrochlorotiazyd, np. Lorista H, Lorista HD.
Jedynym obecnie dostępnym w Polsce połączeniem sakubitrylu z walsartanem jest lek Entresto.
| ARB | Dawka początkowa | Dawka podtrzymująca niższa | Dawka podtrzymująca wyższa | Dawka maksymalna | Tmax | okres półtrwania |
|---|---|---|---|---|---|---|
| walsartan (Avasart, Axudan, Bespres, Diovan, Valtap, Vanatex) | 40 mg | 80 mg | 160 mg | 320 mg | 2–4 godz. | 6–9 godz. |
| losartan (Lorista, Xartan, Lakea) | 25 mg | 50 mg | 100 mg | 100 mg | 3–4 godz. | 6–9 godz. |
| kandesartan (Atacand, Carzap, Karbis, Ranacand) | 4 mg | 8 mg | 16 mg | 16-32 mg | 3–4 godz. | ~9 godz. |
| telmisartan (Polsart, Telmix, Telmizek, Tolura, Tezeo) | 20 mg | 20–40 mg | 40 mg | 80 mg | 3 godz. | 24 godz. |
| eprosartan (Teveten) | 400 mg | 600 mg | 800 mg (w Polsce niedostępna) | 800 mg (w Polsce niedostępna) | 1–2 godz. | 5–9 godz. |
| irbesartan (Ifirmasta, Irprestan) | 75 mg | 150 mg | 300 mg | 300 mg | 1,5–2 godz. | 11–15 godz. |
| olmesartan (Revival, Olmestra) | 10 mg | 20 mg | 20-40 mg | 40 mg | 1–3 godz. | 12–18 godz. |
Wybór postaci i praktyczne wskazówki
Wszystkie dostępne w Polsce preparaty zawierające sartany są w postaci tabletek o natychmiastowym uwalnianiu. Pacjent może je stosować niezależnie od posiłku, podobnie jak IKA, najlepiej rano.
Każda zamiana leku w obrębie grupy sartanów może powodować wahania ciśnienia tętniczego. Takie zamiany nie są zalecane ze względu na brak istotnych różnic w skuteczności terapeutycznej poszczególnych leków.
Wskazania antagonisty receptora angiotensyny II
Wskazania do stosowania antagonistów receptora angiotensyny II według ChPL to[4]:
- terapia nadciśnienia tętniczego pierwotnego u dorosłych,
- terapia nadciśnienia tętniczego u dzieci i młodzieży między 6.–18. rż.,
- leczenie przewlekłej niewydolności serca jako terapia wspomagająca do antagonistów aldosteronu,
- leczenie chorób nerek u pacjentów z nadciśnieniem tętniczym i cukrzycą typu 2. z białkomoczem,
- terapia świeżego zawału mięśnia sercowego (do 10 dni),
- profilaktyka wtórna po wystąpieniu udaru mózgu u pacjentów z nadciśnieniem tętniczym i przerostem lewej komory serca.
Różnice we wskazaniach pomiędzy poszczególnymi lekami
Leki zawierające walsartan, losartan, olmesartan są wskazane w terapii nadciśnienia tętniczego u dzieci i młodzieży między 6.–18. rż.[4][5][6].
Zastosowanie off-label leków z antagonistami receptora angiotensyny II
Sartany są przepisywane off–label do leczenia nefropatii cukrzycowej u pacjentów z białkomoczem i cukrzycą typu 2.[7]. Są również rekomendowane w terapii niewydolności serca, jeśli pacjent nie toleruje IKA oraz beta-blokerów.
Antagonisty receptora angiotensyny II a ciąża
Stosowanie antagonistów receptora AT1 w II i III trymestrze ciąży jest przeciwwskazane. Ma to związek, podobnie jak w przypadku IKA, ze zmniejszeniem przepływu krwi przez łożysko, obniżeniem ciśnienia krwi u płodu, zmniejszeniem przepływu nerkowego i ryzykiem pojawienia się bezmoczu u noworodka[8].
Antagonisty receptora angiotensyny II a karmienie piersią
Na podstawie dostępnych danych farmakokinetycznych i klasyfikacji Hale’a można stwierdzić, że sartany mają niskie ryzyko wystąpienia działań niepożądanych u dziecka (klasa L3), z wyjątkiem telmisartanu (klasa L4). Jednak według publikacji Schaefera i Briggsa, ze względu na ograniczoną liczbę badań, zalecane jest wybranie bezpieczniejszego leku, np. kaptoprylu lub enalaprylu w okresie laktacji[8].
Istotne interakcje antagonistów receptora angiotensyny II
Ze względu na podobne efekty działania antagonistów receptora angiotensyny II oraz IKA leki te wchodzą w podobne interakcje, których skutkiem może być zagrażająca zdrowiu i życiu pacjenta hiperkaliemia. Należą do nich:
- łączne podawanie z inhibitorami konwertazy angiotensyny,
- interakcja z NLPZ,
- interakcja z diuretykami oszczędzającymi potas (szczególnie antagonistów aldosteronu),
- jednoczesna suplementacja potasu,
- interakcja „potrójnej kaskady”.
Mechanizm działania, skutki oraz możliwe rozwiązania tych interakcji zostały szerzej omówione w rozdziale Inhibitory konwertazy angiotensyny.
Działania niepożądane antagonistów receptora angiotensyny II
Działania niepożądane antagonistów receptora angiotensyny II są związane z[5]:
- rozszerzeniem naczyń krwionośnych: hipotonia, spadki ciśnienia, osłabienie, bóle i zawroty głowy,
- zmniejszenie wytwarzania aldosteronu: hiperkaliemia.
Stosowanie sartanów niesie ze sobą zdecydowanie mniejsze ryzyko występowania suchego, napadowego kaszlu, charakterystycznego dla IKA. Znacznie rzadziej pojawia się także obrzęk naczynioruchowy.
Najważniejsze środki ostrożności i przeciwwskazania antagonistów receptora angiotensyny II
Pacjenci przyjmujący sartany powinni unikać równoczesnego stosowania preparatów z potasem, jeśli nie wykazano w badaniach, że mają niskie jego stężenie we krwi. Warto im również przypomnieć o rozważnym stosowaniu zamienników soli w diecie (zawierają chlorek potasu).
Ze względu na ryzyko zawrotów głowy, które mogą doprowadzić do upadków, pacjenci rozpoczynający terapię sartanami powinni przyjmować je wieczorem. Gdy ciśnienie się ustabilizuje, a pacjent nie będzie odczuwał negatywnych skutków leku, dawkę sartanów można przyjmować w ciągu dnia.
Pacjentki z nadciśnieniem tętniczym w wieku rozrodczym powinny unikać, podobnie jak IKA, terapii sartanami ze względu na ich działanie teratogenne.

Piśmiennictwo
- ASHP. (2018). AFHS Clinical Drug Information. Valsartan. Aktualizacja: 05.11.2018⬏
- ASHP. (2016). AFHS Clinical Drug Information. Sacubitril and valsartan. Aktualizacja: 17.11.2016.⬏
- McMurray, J. J., Packer, M., Desai, A. S., Gong, J., Lefkowitz, M. P., Rizkala, A. R., Rouleau, J. L., Shi, V. C., Solomon, S. D., Swedberg, K., Zile, M. R. i PARADIGM-HF Investigators and Committees (2014). Angiotensin-neprilysin inhibition versus enalapril in heart failure. The New England journal of medicine, 371(11), 993–1004. https://doi.org/10.1056/NEJMoa1409077.⬏
- KRKA. (2011). ChPL Valsacor.⬏⬏
- KRKA. (2013). ChPL Lorista.⬏⬏
- Menarini. (2010). ChPL Revival.⬏
- ASHP. (2018). AFHS Clinical Drug Information. Valsartan. Aktualizacja: 05.11.2018.⬏
- Schaefer, C., Peters, P. W. J., Miller, R. K. (2014). Drugs During Pregnancy and Lactation. Treatment Options and Risk Assessment. Third edition. Academic Press.⬏⬏