Beta-blokery (β-blokery) to związki o dużym powinowactwie do receptorów β-adrenergicznych, co wykorzystuje się w leczeniu chorób układu sercowo-naczyniowego.
Jak działają beta-blokery? beta-blokerów
β-blokery to związki, które wykazują powinowactwo do receptorów β-adrenergicznych. Współzawodniczą o receptory i na skutek ich blokady osłabiają działanie endogennych neuroprzekaźników pobudzających układ współczulny, np. noradrenaliny, adrenaliny i dopaminy.
Mechanizm działania beta-blokery
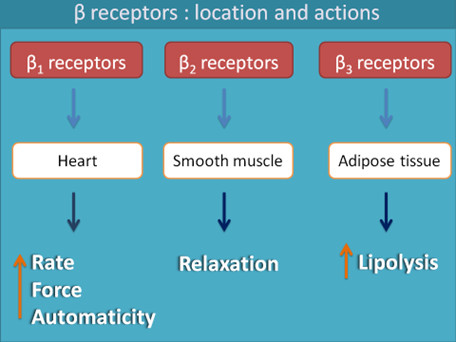
Wyróżniamy receptory β1, β2, i β3. Receptory β1 występują głównie w sercu, ich pobudzenie powoduje zwiększenie częstości skurczów i wzrost pobudliwości mięśnia sercowego. Receptory β2 występują przede wszystkim w oskrzelach (ich pobudzenie powoduje rozkurcz oskrzeli) i innych mięśniach gładkich, w tym naczyń krwionośnych. Receptory β3 występują w tkance tłuszczowej i w niewielkiej liczbie w mięśniu sercowym, ich pobudzenie powoduje termogenezę oraz hamowanie skurczu serca (Rycina poniżej). Beta-blokery mogą być nieselektywne i hamować aktywność receptorów β1 i β2 lub selektywne i hamować wybiórczo β1. Receptory β1 znajdują się głównie w sercu, więc wybiórcze beta-blokery nazywa się kardioselektywnymi.
Zablokowanie receptorów β1 powoduje zwolnienie pracy serca i obniżenie ciśnienia krwi, natomiast zahamowanie receptorów β2 objawia się m.in. skurczem oskrzeli. Kardioselektywne beta-blokery znacznie słabiej blokują receptory β2 w oskrzelach, co ogranicza ryzyko wywołania skurczu oskrzeli. Selektywność tych leków jest jednak mniejsza przy większych dawkach.
Niektóre beta-blokery posiadają aktywność sympatykomimetyczną, czyli zdolność do częściowego pobudzania receptorów adrenergicznych. Beta-blokery z wewnętrzną aktywnością sympatykomimetyczną (ISA) pobudzają słabo receptory β-adrenergiczne, a więc są ich częściowymi agonistami. Co za tym idzie, jednocześnie hamują działanie pełnych endogennych agonistów takich jak noradrenalina i adrenalina. W związku z tym działanie hamujące czynność serca beta-blokerów z ISA jest słabsze, ale jednocześnie w trakcie ich stosowania występuje mniej działań niepożądanych wynikających z blokady receptorów β-adrenergicznych.
Działanie w różnych wskazaniach
Leki blokujące receptory β-adrenergiczne stosowane są w leczeniu:
- choroby wieńcowej – zwalniają rytm serca, co wiąże się ze zmniejszeniem zapotrzebowania mięśnia sercowego na tlen i poprawą przepływu wieńcowego w dłuższej fazie rozkurczu,
- niewydolności serca – odcinają mięsień sercowy od niekorzystnego wpływu neuroprzekaźników pobudzających,
- nadciśnienia tętniczego – zmniejszają pojemność minutową serca oraz hamują wydzielanie reniny,
- niektórych zaburzeń rytmu serca – zwalniają czynność serca i hamują przewodnictwo przedsionkowe,
- nadczynności tarczycy – maskują niektóre objawy nadczynności tarczycy, takie jak drżenie rąk i kołatanie serca (propranolol),
- jaskry – obniżają ciśnienie śródgałkowe,
- zespołów abstynencyjnych – łagodzą objawy odstawienne u alkoholików,
- lęku scenicznego – zmniejszają drżenie mięśniowe, nadmierne pocenie się i tachykardię,
- profilaktycznym bólów migrenowych – zmniejszają częstość występowania napadów (propranolol).
Beta-blokery dostępne w obrocie
Wszystkie leki blokujące receptory β-adrenergiczne dostępne są w Polsce tylko na receptę.
Leki na receptę (Rp)
Wszystkie beta-blokery dostępne są w Polsce tylko na receptę. Leki te można podzielić ze względu na selektywność wobec receptorów β1 oraz ze względu na wewnętrzną aktywność sympatykomimetyczną (Przedstawione na tabeli poniżej)
| nieselektywne | selektywne | |
|---|---|---|
| z ISA | karteolol – w okulistyce (Arteoptic, Carteol 2%) pindolol (Visken) | acebutolol (Sectral) celiprolol (Celipres, Celiprolol) |
| bez ISA | karwedilol (Atram, Avedol, Vivacor) propranolol (Propranolol WZF) sotalol (Biosotal, Sotahexal) tymolol – w okulistyce (Combigan, Cusimolol, Oftensin) | atenolol (Atenolol Sanofi) betaksolol (Betaxolol PMCS, Lokren) bisoprolol (Bisocard, Concor) esmolol (Esmocard) metoprolol (Metoprolol VP, Betaloc ZOK, Metocard ZK) nebiwolol (Ebivol, Nebilet) |
Wybór postaci i praktyczne wskazówki
Beta-blokery stosowane we wskazaniach kardiologicznych dostępne są w postaci tabletek, natomiast te stosowane w leczeniu jaskry – w postaci kropli do oczu.
Wskazania beta-blokery
Wskazania do stosowania leków beta-adrenolitycznych według ChPL to m.in.:
- nadciśnienie tętnicze samoistne,
- przewlekła, stabilna dławica piersiowa,
- choroba niedokrwienna serca,
- leczenie uzupełniające umiarkowanej do ciężkiej, stabilnej, przewlekłej niewydolności serca,
- nadkomorowe i komorowe zaburzenia rytmu serca,
- leczenie wspomagające w przypadku nadczynności tarczycy i przełomu tarczycowego (propranolol),
- leczenie kardiomiopatii przerostowej (propranolol),
- zmniejszenie lęku sytuacyjnego i uogólnionego, szczególnie typu somatycznego (propranolol),
- nadciśnienie śródgałkowe,
- jaskra przewlekła z otwartym kątem przesączania,
- profilaktyka bólów migrenowych (propranolol).
Różnice we wskazaniach pomiędzy poszczególnymi lekami
Preparaty handlowe z beta-blokerami dostępne na rynku mogą różnić się wskazaniami.
β-blokery nieselektywne
Karwedilol stosowany jest w nadciśnieniu tętniczym, dusznicy bolesnej i w niewydolności serca. Posiada właściwości kardioprotekcyjne, co ma korzystny wpływ u pacjentów po zawale lub z niewydolnością serca. Nie ma negatywnego wpływu na gospodarkę lipidową, a więc może być stosowany u pacjentów z zaburzeniami metabolicznymi.
Propranolol jest wskazany m.in. w nadciśnieniu, dusznicy, zaburzeniach rytmu serca, po przebytym zawale mięśnia sercowego, leczeniu lęku scenicznego oraz profilaktyce migreny. Ponadto w nadczynności tarczycy propranolol znosi objawy związane z nasiloną przez hormony tarczycy aktywacją układu współczulnego – częstoskurcz, zaburzenia rytmu serca, drżenie rąk.
Sotalol jest wskazany w leczeniu różnych rodzajów arytmii.
β-blokery kardioselektywne
Według wytycznych Polskiego Towarzystwa Nadciśnienia Tętniczego z 2019 roku kardioselektywne beta-blokery, a w szczególności bisoprolol, są preferencyjnie stosowane w nadciśnieniu tętniczym z przyspieszoną akcją serca, ze współistniejącą chorobą niedokrwienną serca i (lub) niewydolnością serca, jak również z towarzyszącymi zaburzeniami rytmu serca.
Metoprolol jest dostępny w postaci dwóch soli – bursztynianu i winianu, i leki je zawierające różnią się między sobą wskazaniami. Z tego względu soli i postaci metoprololu nie wolno zamieniać. Obie sole stosowane są w nadciśnieniu, częstoskurczu nadkomorowym i dusznicy bolesnej. Bursztynian dostępny jest tylko w postaci o przedłużonym uwalnianiu i ma ponadto zastosowanie u pacjentów z niewydolnością serca, w profilaktyce zawałów po przebytej ostrej fazie zawału serca i w profilaktyce migreny.
95 mg bursztynianu metoprololu odpowiada 100 mg winianu, 47,5 mg odpowiada 50 mg itd. Dlatego też np. Betaloc ZOK 100 mg wbrew nazwie nie zawiera 100 mg substancji leczniczej, lecz 95 mg. „ZOK” w nazwie oznacza kinetykę zerowego rzędu (zero order kinetics), czyli to, że postać leku uwalnia stałą ilość substancji w jednostce czasu.
Nebiwolol wykazuje największą kardioselektywność i poprawia funkcje śródbłonka naczyń krwionośnych przez stymulację produkcji endogennego tlenku azotu. Ze względu na swoje właściwości nebiwolol zalecany jest w terapii nadciśnienia, choroby niedokrwiennej oraz niewydolności serca, w szczególności u chorych na cukrzycę, z zaburzeniami potencji oraz migrenami.
Zastosowanie off-label leków z beta-blokery
Beta-blokery nie są rekomendowane w terapii u dzieci, jednak można się spotkać z użyciem ich off-label w leczeniu zastoinowej niewydolności serca u pacjentów pediatrycznych. W czterech małych badaniach klinicznych z liczbą uczestników mniejszą niż 30 w każdym badaniu oraz w dwóch większych badaniach, w których w każdym wzięło udział 80 uczestników, beta-blokery wpłynęły na poprawę stanu zdrowia chorych. Jednakże największe badanie obejmujące 161 uczestników nie wykazało istotnego wpływu badanego beta-blokera w porównaniu z placebo [1].
Dostępne są doniesienia, że beta-blokery, a zwłaszcza propranolol, hamują angiogenezę i zakłócają migrację komórek nowotworowych przez blokowanie działania noradrenaliny. Zaobserwowano również, że propranolol jest skuteczny w leczeniu naczyniaków u niemowląt (wykonuje się więc leki recepturowe w postaci maści z propranololem w składzie). Na tej podstawie przeprowadzono badanie prospektywne, w którym sprawdzano skuteczność zastosowania propranololu u pacjentów z czerniakiem. Badanie wykazało, że propranolol zmniejszał ryzyko jego nawrotu. Konieczne jest jednak przeprowadzenie badań klinicznych z randomizacją, aby potwierdzić skuteczność propranololu w tym wskazaniu [2].
Karwedilol stosuje się off-label u pacjentów z marskością wątroby i nadciśnieniem wrotnym. W przeglądzie systematycznym z 2016 roku oceniono jego skuteczność w tym wskazaniu i zaobserwowano, że karwedilol może być skuteczniejszy niż stosowane do tej pory propranolol i nebiwolol. Zastosowanie to wymaga jednak dalszych badań [3].
Beta-blokery a ciąża
Preferowanym beta-blokerem stosowanym w ciąży jest labetalol (Trandate – dostępny drogą importu docelowego). Podawanie innych β-adrenolityków jest względnie bezpieczne, z wyjątkiem atenololu, którego stosowanie nie jest zalecane [4].
Według Polskiego Towarzystwa Nadciśnienia Tętniczego, Polskiego Towarzystwa Kardiologicznego oraz Polskiego Towarzystwa Ginekologów i Położników preferowane są leki β1-selektywne, np. metoprolol (Betaloc ZOK, Metocard ZK).
Beta-blokery a karmienie piersią
Z grupy leków β-adrenergicznych za najbezpieczniejsze do stosowania w okresie karmienia piersią uznaje się propranolol, metoprolol i labetalol. Ich przenikanie do mleka matki jest znikome, a więc mogą być bezpiecznie stosowane w okresie laktacji [5].
Istotne interakcje beta-blokery
Połączenie amiodaronu z beta-blokerami (zwłaszcza propranololem, metoprololem i sotalolem) może powodować niebezpieczną dla pacjenta bradykardię i hipotensję. Odnotowano kilka przypadków baletu serca podczas stosowaniu amiodaronu i sotalolu. Dane na temat tej interakcji są ograniczone, jednakże ze względu na dużo ryzyko dla pacjenta jednoczesne stosowanie tych leków wymaga ostrożności [6].
Dostępne są wyniki badań, które sugerują, że u pacjentów stosujących beta-blokery może dojść do interakcji z NLPZ, ponieważ nie podnoszą one ciśnienia. Nie wykazano jednak, aby ta interakcja była istotna klinicznie i występowała u każdego pacjenta. Należy jednak zachować ostrożność, zalecając NLPZ pacjentom stosującym beta-blokery, zwłaszcza na początku terapii [6].
Połączenia beta-blokerów z werapamilem są powszechnie stosowane z korzyścią dla pacjentów, jednakże zastosowanie to wymaga uważnej kontroli pacjenta ze względu na addytywne działanie tych związków. W wyniku interakcji może dojść do zagrażającej życiu bradykardii [6].
Pacjenci stosujący celiprolol powinni unikać picia soku pomarańczowego i grejpfrutowego, ponieważ znacząco obniżają one biodostępność leku [7][6].
Niebezpieczną interakcją jest połączenie beta-blokerów nieselektywnych, np. propranololu, z adrenaliną. Efekt jest zależny od dawki adrenaliny, jednak może dojść do zagrażającej życiu bradykardii [6].
Nasilenie efektu hipotensyjnego może wystąpić podczas stosowania beta-blokerów oraz pochodnych fenotiazyny. Jednoczesne zastosowanie propranololu i chlorpromazyny powoduje wzrost obu tych leków w osoczu i wymaga obserwacji pacjenta [6].
Istotną klinicznie interakcją zagrażającą życiu jest połączenie beta-blokerów z diuretykami wywołującymi hipokalemię, np. połączenie sotalolu z hydrochlorotiazydem. W wyniku interakcji dochodzi do wydłużenia odcinka QT i pojawia się ryzyko wystąpienia baletu serca. Połączenie takie nie powinno być stosowane [6].
Ostrożność należy także zachować u pacjentów stosujących jednocześnie beta-blokery i rifampicynę. Rifampicyna jest silnym induktorem izoenzymów cytochromu P450, w tym CYP2D6, który odpowiada za metabolizm wielu beta-blokerów. Brakuje jednak jednoznacznych wyników badań potwierdzających jej istotność kliniczną [6].
Działania niepożądane beta-blokery
Działania niepożądane beta-blokerów można podzielić na takie, które ustępują z czasem (po 1–2 tyg.) i te, które nie są związane z czasem. Przemijające działania niepożądane są zazwyczaj łagodne, należy do nich bradykardia niedociśnienie, oziębienie kończyn, zmęczenie i gorsze samopoczucie oraz zawroty głowy. Jest to związane z działaniem leku polegającym na ochronie serca przez spowolnienie jego pracy. Ponadto w przypadku beta-blokerów dobrze rozpuszczalnych w tłuszczach, które przenikają przez barierę krew–mózg (głównie propranolol, ale też bisoprolol i acebutolol) zwiększa się ryzyko wystąpienia depresji, halucynacji oraz zaburzeń snu.
Do działań niepożądanych niezwiązanych z czasem, które wynikają z blokowania receptorów β2, należą te ze strony układu oddechowego (spłycenie oddechu, duszności, a nawet niebezpieczny skurcz oskrzeli). Poza tym nieselektywne beta-blokery mogą również hamować uwalnianie insuliny przez zmniejszenie aktywności wydzielniczej trzustki i w efekcie powodować hiperglikemię, co sprzyja ujawnieniu cukrzycy typu 2.
Do gwałtownego zagrażającemu życiu wzrostu ciśnienia, tzw. efektu z odbicia, może dojść przy nagłym odstawieniu beta-blokerów. Jest to spowodowane zwiększeniem gęstości receptorów β-adrenergicznych i ich wrażliwości na noradrenalinę podczas leczenia β-adrenolitykami.
Najważniejsze środki ostrożności i przeciwwskazania beta-blokery
Pacjent stosujący beta-bloker, zwłaszcza na początku terapii, może skarżyć się na gorsze samopoczucie i zmęczenie. Jest to związane z działaniem leku polegającym na ochronie serca przez spowolnienie jego pracy. Pacjent nie powinien w tym przypadku rezygnować z leczenia.
Nagłe przerwanie terapii beta-blokerami może skutkować niebezpiecznymi zaburzeniami rytmu serca. Jeśli muszą być odstawione, dawki zmniejsza się stopniowo w ciągu 7–14 dni.
Pacjenta z astmą oskrzelową należy poinformować, że nawet kardioselektywne beta-blokery mogą powodować działania niepożądane ze strony układu oddechowego. Pacjent powinien niezwłocznie zgłosić się do lekarza, jeżeli wystąpią problemy z oddychaniem lub duszności.
Przeciwwskazaniem do stosowania beta-blokerów, z wyjątkiem tych kardioselektywnych, są choroby układu oddechowego takie jak astma oskrzelowa lub POChP. Ponadto nie zaleca się ich stosowania u pacjentów, u których występuje bradykardia. Beta-blokery przeciwwskazane są w ostrej niewydolności serca i kwasicy metabolicznej.
Piśmiennictwo
- Alabed, S., Sabouni, A., Al Dakhoul, S., Bdaiwi, Y. Beta-blockers for congestive heart failure in children. Cochrane Database of Systematic Reviews 2020, Issue 7. Art. No.: CD007037. DOI: 10.1002/14651858.CD007037.pub4.⬏
- De Giorgi, V., Grazzini, M., Benemei, S., Marchionni, N., Botteri, E., Pennacchioli, E., Geppetti, P., & Gandini, S. (2018). Propranolol for Off-label Treatment of Patients With Melanoma: Results From a Cohort Study. JAMA oncology, 4(2), e172908. https://doi.org/10.1001/jamaoncol.2017.2908.⬏
- Li, T., Ke, W., Sun, P., Chen, X., Belgaumkar, A., Huang, Y., Xian, W., Li, J., & Zheng, Q. (2016). Carvedilol for portal hypertension in cirrhosis: systematic review with meta-analysis. BMJ open, 6(5), e010902. https://doi.org/10.1136/bmjopen-2015-010902.⬏
- Prejbisz, A., Dobrowolski, P., Kosiński, P., Bomba-Opoń, D., Adamczak, M., Bekiesińska-Figatowska, M., Kądziela, J., Konopka, A., Kostka-Jeziorny, K., Kurnatowska, I., Leszczyńska-Gorzelak, B., Litwin, M., Olszanecka, A., Orczykowski, M., Poniedziałek-Czajkowska, E., Sobieszczańska-Małek, M., Stolarz-Skrzypek, K., Szczepaniak-Chicheł, L., Szyndler, A., Wolf, J., Wielgoś, M., Hoffman, P., Januszewicz A. (2019). Management of hypertension in pregnancy prevention, diagnosis, treatment and long-term prognosis. A position statement of the Polish Society of Hypertension, Polish Cardiac Society and Polish Society of Gynaecologists and Obstetricians. Arterial Hypertension, 23(3):117–182.⬏
- August, P., i in. (2021). Treatment of hypertension in pregnant and postpartum women. UpToDate. Aktualizacja: 12.01.2021.⬏
- Preston, C. L. (red.). (2019). Stockley’s Drug Interactions. Twelfth edition. Pharmaceutical Press.⬏⬏⬏⬏⬏⬏⬏⬏
- Bushra, R., Aslam, N., Khan, A. Y. (2011). Food-Drug Interactions. Oman Medical Journal. 2011;26(2):77–83.⬏