Do leków przeciwbiegunkowych zaliczamy substancje należące do różnych grup chemicznych i charakteryzujące się różnymi mechanizmami działania, które działają na biegunkę objawowo, zatrzymując ją lub prowadząc do zmniejszenia objętości luźnych stolców. Do leków przeciwbiegunkowych należą: opioidy, inhibitory eknefalinaz, adsorbenty jelitowe, środki ściągające.
Jak działają leki przeciwbiegunkowe?
Leki przeciwbiegunkowe zmniejszają liczbę wypróżnień i zmniejszają objętość luźnych stolców.
Mechanizm działania leków przeciwbiegunkowych
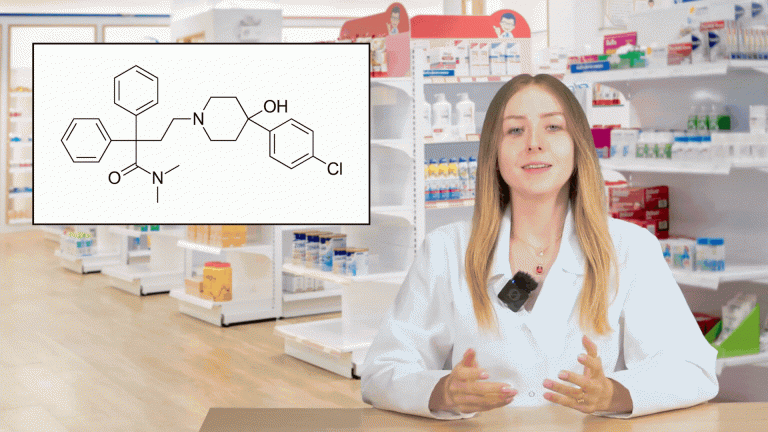
Opioidy łączą się z receptorami opioidowymi w ścianie jelita. Prowadzi to do zwiększenia napięcia zwieracza odbytu oraz hamowania perystaltyki jelit i spowodowanego tym spowolnienia pasażu jelitowego, zwiększenia absorpcji wody i elektrolitów oraz do zagęszczenia kału. Aktywacja receptorów opioidowych prowadzi również do zmniejszenia uwalniania acetylocholiny, co z kolei zmniejsza aktywność receptorów muskarynowych stymulujących wydzielanie jonów chlorkowych, a w konsekwencji także wody do światła jelita. W leczeniu biegunek wykorzystuje się dwa opioidy: loperamid (Imodium Instant, Laremid, Stoperan) oraz difenoksylat (w: Reasec).
Na podobnej zasadzie działają inhibitory enkefalinaz, których przedstawicielem w przypadku leków przeciwbiegunkowych jest tiorfan, aktywny metabolit proleku, jakim jest racekadotryl (Hidrasec, Tiorfan). Enkefalinazy są enzymami rozkładającymi enkefaliny – endogenne peptydy opioidowe[1]. Racekadotryl zmniejsza nadmierne wydzielanie wody i elektrolitów przez jelita, nie wpływa natomiast na podstawową czynność wydzielniczą i nie zmienia ciągłości pasażu przez jelita.
Działanie adsorbentów jelitowych, takich jak diosmektyt (Smecta) oraz węgiel leczniczy, polega na nieselektywnym wiązaniu różnych substancji znajdujących się w przewodzie pokarmowym, w tym gazów jelitowych, leków, bakterii oraz substancji toksycznych i drażniących, uniemożliwiając ich wchłonięcie. Adsorbenty powlekają ponadto błonę śluzową przewodu pokarmowego warstwą ochronną.
Przeciwbiegunkowe środki ściągające, a konkretnie garbniki, które w przypadku białczanu taniny uwalniane są w jelitach, działają przez tworzenie trudno rozpuszczalnych kompleksów z toksynami bakteryjnymi.
Działanie w różnych wskazaniach
Działanie przeciwbiegunkowe loperamidu obserwowane jest w ciągu 1–3 godz. od podania jednorazowej dawki 4 mg (2 tabletki). Wytyczne ACG (American College of Gastroenterology) wskazują loperamid jako bardziej użyteczny lek przeciwbiegunkowy o działaniu antyperystaltycznym od połączenia difenoksylatu z atropiną, ze względu na mniejsze ryzyko wystąpienia działań niepożądanych[2].
Według metaanalizy badań klinicznych z 2018 roku racekadotryl cechuje się większą skutecznością od innych metod objawowego leczenia biegunek z wyjątkiem loperamidu, od którego jest z kolei lepiej tolerowany. Racekadotryl ma niewielki wpływ na motorykę jelit i nie powoduje efektu z odbicia (ang. rebound effect) w postaci zaparcia[3]. Racekadotryl wywołuje szybkie działanie przeciwbiegunkowe – najwyższa inhibicja enkefalinazy w osoczu osiągana jest po ok. 2 godz.
Diosmektyt poza działaniem adsorpcyjnym ma też właściwości przeciwzapalne, prawdopodobnie dzięki bezpośredniemu wpływowi na produkcję cytokin przez komórki śluzówki. Działa powlekająco na błonę śluzową, stabilizuje warstwę śluzu i chroni komórki błony śluzowej przewodu pokarmowego przed czynnikami drażniącymi. Dzięki temu, że diosmektyt nie ulega wchłanianiu, jest lekiem bardzo dobrze tolerowanym nawet przez bardzo małe dzieci[4]. Według przeglądu Cochrane z 2018 roku oceniającego skuteczność diosmektytu w leczeniu ostrej biegunki u dzieci stosowanie tego leku może skrócić czas trwania biegunki o 1 dzień, zwiększyć liczbę wyleczonych w ciągu 3 dni i nieznacznie zmniejszyć objętość luźnych stolców[5].
Ze względu na ograniczone dane dotyczące skuteczności węgla leczniczego oraz białczanu taniny w leczeniu biegunek obecnie nie są one rekomendowane przez żadne z uznanych towarzystw naukowych.
Poinformuj pacjenta, że podstawą terapii każdego rodzaju biegunki jest doustna terapia nawadniająca. Stosowanie elektrolitów może zapobiec 93% zgonów spowodowanych biegunką[6].
Leki przeciwbiegunkowe dostępne w obrocie
W Polsce dostępne są zarówno leki dostępne bez recepty, jak i leki dostępne na receptę.
Leki bez recepty (OTC)
Wśród leków przeciwbiegunkowych bez recepty dostępnych w Polsce wyróżniamy:
- loperamid (Stoperan, Laremid, Imodium Instant, Loper),
- racekadotryl (Tiorfan, Racenum Junior),
- diosmektyt (Smecta),
- białczan taniny (Taninal),
- węgiel leczniczy (Carbo Medicinalis MF, Carbo Activ Aflofarm, Węgiel leczniczy Norit, Węgiel leczniczy VP).
Dostępne są również leki roślinne zawierające korę dębu w postaci tabletek (Quecor) lub ziół do zaparzania. Kora dębu jest surowcem garbnikowym, a zatem działającym ściągająco.
Leki na receptę (Rp)
Wśród leków przeciwbiegunkowych na receptę dostępnych w Polsce wyróżniamy:
- loperamid (Loperamid WZF, Aurostop),
- difenoksylat (w: Reasec),
- racekadotryl (Hidrasec).
Lek Reasec zawiera również atropinę w dawce subterapeutycznej, która zmniejsza ruchliwość jelit i sekrecję dojelitową.
Wybór postaci i praktyczne wskazówki
Leki przeciwbiegunkowe dostępne w Polsce występują w postaci:
- tabletek,
- tabletek powlekanych,
- tabletek ulegających rozpadowi w jamie ustnej,
- kapsułek twardych,
- proszku do sporządzania zawiesiny doustnej.
Przy wyborze postaci leku warto mieć na uwadze, że:
- rekomendowane dawkowanie węgla leczniczego w leczeniu biegunek to 4 g substancji kilka razy na dobę, co w praktyce oznacza, że w zależności od preparatu pacjent musi przyjąć od 16 do 26 tabletek lub kapsułek w dawce jednorazowej; stwarza to duże ryzyko nieprzestrzegania przez pacjenta zaleceń (non–compliance) i brak lub niską skuteczność terapii,
- wszystkie leki przeciwbiegunkowe dostępne w postaci kapsułek zawierają żelatynę, są to zatem preparaty nieodpowiednie dla wegetarian.
Pacjentowi pytającemu o preparat przeciwbiegunkowy, który zabierze ze sobą w podróż, polecić możesz loperamid w postaci tabletek ulegających rozpadowi w jamie ustnej, który nie wymaga popicia wodą.
Wskazania leków przeciwbiegunkowych
Wskazania do stosowania leków przeciwbiegunkowych według ChPL to:
- objawowe leczenie ostrej i przewlekłej biegunki,
- zmniejszenie liczby i objętości stolców oraz zwiększenie ich konsystencji u pacjentów z wytworzoną przetoką jelita krętego (ilestomii),
- zmniejszenie ilości płynu kałowego po kolostomii,
- objawowe leczenie ostrych epizodów biegunki związanych z zespołem jelita drażliwego,
- zatrucie pokarmowe,
- zatrucie lekami i substancjami chemicznymi,
- wzdęcia,
- nadmierna fermentacja jelitowa, np. przy zmianach klimatu lub składu pokarmu.
Różnice we wskazaniach pomiędzy poszczególnymi lekami
Preparaty handlowe na rynku mogą różnić się wskazaniami.
Wszystkie leki zawierające loperamid zawierają 2 mg substancji czynnej, różnią się jednak wskazaniami według ChPL – tylko część spośród nich jest zalecana dla dzieci poniżej 12. rż., nie wszystkie też zalecane są do stosowaniu w przypadku biegunek przewlekłych. Lekiem o najszerszym zakresie wskazań jest Imodium Instant.
W Tabeli poniżej zestawiono różnice we wskazaniach między poszczególnymi lekami zawierającymi loperamid.
| wskazania do stosowania | Aurostop | Imodium Instant | Laremid | Lopacut | Loper | Loperamid APTEO MED | Loperamid WZF | Loperamide Aurovitas | Stoperan |
|---|---|---|---|---|---|---|---|---|---|
| powyżej 6. rż. | – | + | + | – | + | – | + | – | + |
| powyżej 12. rż. | + | + | + | + | + | + | + | + | + |
| krótkotrwałe leczenie ostrej biegunki | + | + | + | + | + | + | + | + | + |
| leczenie biegunki przewlekłej | – | + | + | – | + | – | + | – | + |
| u pacjentów z wytworzoną przetoką jelita krętego | – | + | + | – | + | – | + | – | – |
| leczenie biegunki związanej z zespołem jelita drażliwego | – | + | – | – | – | + | – | – | – |
Poza biegunką wskazaniem do stosowania węgla leczniczego oraz białczanu taniny są także w zatrucia pokarmowe. Ponadto wskazania węgla leczniczego obejmują zatrucie lekami i substancjami chemicznymi z wyjątkiem zatruć cyjankami, mocnymi kwasami i zasadami do stosowania w porozumieniu z lekarzem.
Wskazaniem do stosowania dostępnego bez recepty leku bez Tiorfan jest leczenie biegunki wyłącznie u osób dorosłych, zaś w przypadku Racenum Junior wskazania obejmują leczenie biegunki u dzieci powyżej 6. rż. Leki te różnią się zarejestrowanymi dawkami.
Zastosowanie off-label leków z lekami przeciwbiegunkowymi
Ostra biegunka u dzieci powyżej 2. rż. Żaden z dostępnych w Polsce leków zawierających loperamid nie jest wskazany do stosowania u dzieci poniżej 6. rż. Dopuszcza się jednak jego stosowanie u młodszych dzieci w wieku powyżej 2. rż. wyłącznie pod kontrolą lekarza[7]. Według przeglądu systematycznego z metaanalizą z 2007 roku u dzieci poniżej 3. rż. ryzyko wynikające ze stosowania loperamidu przewyższa korzyści nawet w dawkach mniejszych lub równych 0,25 mg/kg dziennie[8].
Dzieciom między 2.–5. rż. podaje się 1 mg loperamidu 3 razy dziennie. Leczenie powinno odbywać się wyłącznie pod kontrolą lekarza.
Leki przeciwbiegunkowe a ciąża
Diosmektyt jest lekiem o wysokim profilu bezpieczeństwa i działaniu miejscowym, dlatego można go polecać w czasie ciąży. Brakuje jednak wiarygodnych badań, które potwierdziłyby bezpieczeństwo jego stosowania w tym okresie.
Stosowanie węgla aktywnego nie stanowi zagrożenia dla ciąży, gdyż nie wchłania się z przewodu pokarmowego[9].
Białczan taniny wchłania się z przewodu pokarmowego w minimalnym stopniu, zatem ryzyko dla płodu jest niewielkie. Ze względu na brak udokumentowanych badań dotyczących bezpieczeństwa stosowania w czasie ciąży oraz dostępność innych skuteczniejszych leków nie zaleca się jego stosowania w tym okresie[9].
Według ChPL loperamid może być stosowany w II i III trymestrze jedynie w przypadku, gdy korzyść ze stosowania leku przewyższa potencjalne ryzyko dla płodu i matki. Stosowanie w I trymestrze ciąży nie jest zalecane. Przyjmowanie loperamidu w czasie ciąży może wiązać się z niższą masą urodzeniową oraz z niewielkim ryzykiem wystąpienia wad urodzeniowych[10]. Według zaleceń Amerykańskiego Stowarzyszenia Gastroenterologicznego z 2006 roku należy unikać stosowania loperamidu w przebiegu biegunki podczas ciąży[11].
Racekadotryl zgodnie z informacją zawartą w ChPL nie powinien być stosowany w czasie ciąży. W związku z brakiem innych danych dotyczących bezpieczeństwa nie zalecimy jego stosowania w ciąży[9].
Leki przeciwbiegunkowe a karmienie piersią
Diosmektyt jest lekiem o wysokim profilu bezpieczeństwa i działaniu miejscowym, dlatego można go polecać w czasie laktacji. Brakuje jednak wiarygodnych badań, które potwierdziłyby bezpieczeństwo jego stosowania w tym okresie.
Stosowanie węgla aktywnego uważa się za zgodne z karmieniem piersią, gdyż nie wchłania się z przewodu pokarmowego.
Białczan taniny wchłania się z przewodu pokarmowego w minimalnym stopniu, zatem prawdopodobieństwo przeniknięcia do mleka po podaniu doustnym jest bardzo niskie[9]. Pomimo zawartej w ChPL informacji, że lek ten nie jest zalecany do stosowania podczas karmienia piersią, można polecić go w okresie laktacji.
Według charakterystyki leków zawierających loperamid nie zaleca się przyjmowania preparatu w czasie karmienia piersią ze względu na możliwe przenikanie niewielkich ilości do mleka. Badania stężenia loperamidu w mleku kobiecym wskazują jednak, że przenika on jedynie w niewielkim, nieistotnym klinicznie stopniu. Loperamid ma także niską biodostępność po przyjęciu doustnym, a we krwi dziecka osiągane jest stężenie 2000-krotnie niższe od zalecanej dobowej dawki[12]. Biorąc powyższe pod uwagę, loperamid jest zgodny z karmieniem piersią.
Racekadotryl zgodnie z informacją zawartą w ChPL nie powinien być stosowany w czasie karmienia piersią. Lek ten posiada jednak wysoki współczynnik wiązania z białkami osocza, przez co jego zdolność przenikania do mleka matki jest bardzo niska. Jest to jednak lek działający wspomagająco, należy zatem w pierwszej kolejności polecić inny, skuteczniejszy i bezpieczniejszy lek przeciwbiegunkowy[13].
Istotne interakcje leków przeciwbiegunkowych
Równoczesne stosowanie loperamidu wraz z innymi lekami mogącymi wydłużać odstęp QT zwiększa ryzyko wystąpienia zagrażających życiu arytmii komorowych typu torsade de points. Chociaż ryzyko wystąpienia arytmii jest powiązane ze stosowaniem dawek loperamidu znacznie przekraczających dawki terapeutyczne, należy mieć je na uwadze, wydając przede wszystkim leki, takie jak amiodaron, sotalol i haloperidol[14].
Ryzyko wydłużenia odstępu QT i wystąpienia baletu serca związane jest także z równoczesnym stosowaniem loperamidu i kotrimoksazolu. Loperamid jest metabolizowany przez CYP2C8 i CYP3A4, zaś trimetoprim jest inhibitorem CYP2C8, przez co najprawdopodobniej dochodzi do zahamowania metabolizmu loperamidu, a jego stężenie w osoczu może wzrosnąć nawet 2-krotnie. Interakcja jest jednak istotna wyłącznie w momencie, gdy loperamid jest stosowany w dawkach większych niż terapeutyczne[14].
Itrakonazol jest inhibitorem CYP3A4, przez co znacząco (nawet 3,8-krotnie) zwiększa stężenie loperamidu we krwi, co może prowadzić do wydłużenia odstępu QT[14]. Ryzyko może być znaczące w przypadku stosowania wielu dawek loperamidu w ciągu dnia lub jego nadużywania. Warto wtedy rozważyć zarekomendowanie innego leku przeciwbiegunkowego.
Opisano pojedynczy przypadek zgonu spowodowanego równoczesnym stosowaniem klozapiny i loperamidu. Najprawdopodobniej przyczyną było wystąpienie toksycznego rozdęcia okrężnicy spowodowanego przez addycyjne działanie leków na pasaż jelitowy[14].
Nalmefen (Selincro) to modulator układu opioidowego będący antagonistą receptorów µ i δ oraz częściowym agonistą receptorów κ. Lek Selincro jest wskazany w celu redukcji spożycia alkoholu u dorosłych pacjentów uzależnionych od alkoholu, u których występuje wysoki poziom ryzyka picia. Przewiduje się, że podanie nalmefenu skutkuje zmniejszeniem skuteczności leków opioidowych, w tym niektórych leków przeciwbiegunkowych. Ilość opioidu koniecznego dla uzyskania pożądanego działania może być większa niż zazwyczaj. Według charakterystyki leku Selincro należy czasowo przerwać stosowanie nalmefenu na tydzień przed spodziewanym zastosowaniem opioidów[14]. Jeżeli masz świadomość, iż pacjent zgłaszający się po lek przeciwbiegunkowy stosuje także nalmefen, poinformuj go, iż leki takie jak loperamid i difenoksylat, mogą okazać się nieskuteczne. Nie proponuj jednak samodzielnej modyfikacji dawki ze względu na ryzyko wystąpienia ogólnoustrojowych działań niepożądanych.
Chociaż interakcja ta została opisana jedynie na podstawie badania z udziałem 6 osób, difenoksylat może zwiększać, a nawet podwajać, wchłanianie nitrofurantoiny. Prawdopodobną przyczyną jest zwolnienie pracy jelit prowadzące do pełniejszego rozpuszczenia i lepszego wchłaniania nitrofurantoiny[14]. Nitrofurantoina jest lekiem niedostępnym w Polsce, jest to natomiast substancja zbliżona do dostępnej bez recepty furaginy.
Difenoksylat może nasilać działanie depresyjne na OUN leków takich jak barbiturany, środki uspokajające, środki narkotyczne oraz alkoholu.
Leki adsorpcyjne (węgiel aktywny, diosmektyt) oraz białczan taniny stwarzają ryzyko zmniejszonego wchłaniania innych substancji chemicznych. Przed podaniem innych leków należy zachować co najmniej 2 godz. odstępu.
Działania niepożądane leków przeciwbiegunkowych
Częstymi działaniami niepożądanymi związanymi ze stosowaniem loperamidu są zaparcia, nudności oraz bóle głowy. Ponadto przewlekłe stosowanie może prowadzić do wystąpienia zawrotów głowy. Poinformuj pacjenta, aby zachował ostrożność podczas prowadzenia pojazdów mechanicznych lub obsługiwania maszyn.
Stosowanie difenoksylatu może prowadzić do nudności, wymiotów, dyskomfortu lub wzdęcia brzucha, sedacji, zawrotów głowy, niepokoju, bezsenności, splątania oraz bólu głowy. Częstość ich występowania nie jest jednak znana[15]. Warto poinformować pacjenta, aby zachował ostrożność podczas prowadzenia pojazdów mechanicznych lub obsługiwania maszyn.
Do częstych działań niepożądanych spowodowanych stosowaniem racekadotrylu w dawce 100 mg (Tiorfan) należą bóle głowy.
Jedynym częstym działaniem niepożądanym powiązanym z zastosowaniem diosmektytu jest zaparcie.
W przypadku pojawienia się zaparcia związanego ze stosowaniem leków przeciwbiegunkowych należy odstawić lek na biegunkę i wprowadzić do diety większe ilości błonnika lub wdrożyć środki ułatwiające wypróżnienie takie jak makrogole lub laktuloza.
Najważniejsze środki ostrożności i przeciwwskazania leków przeciwbiegunkowych
Loperamid należy podawać ostrożnie pacjentom z zaburzeniami czynności wątroby z powodu zmniejszenia metabolizmu związanego z efektem pierwszego przejścia przez wątrobę. Ponadto środki antyperystaltyczne mogą spowodować wydłużenie lub intensyfikację biegunki wywołanej przez bakterie wytwarzające enterotoksyny, np. Escherichia coli, bakterie z rodzaju Salmonella i Shigella.
O bakteryjnym pochodzeniu biegunki może świadczyć wysoka gorączka lub krew w stolcu. Zwolnienie perystaltyki spowodowane zastosowaniem leku zwiększa ryzyko wystąpienia objawów związanych z produkcją toksyn bakteryjnych. W przypadku tego rodzaju biegunek loperamid może być podawany dopiero w połączeniu z antybiotykoterapią[2].
Difenoksylatu nie należy podawać pacjentom z żółtaczką mechaniczną, z ostrym i cholestatycznym zapaleniem wątroby oraz z ciężką postacią marskości wątroby, ze względu na ryzyko wystąpienia śpiączki wątrobowej. Ponadto środki antyperystaltyczne mogą spowodować wydłużenie lub intensyfikację biegunki wywołanej przez bakterie wytwarzające enterotoksyny, np. Escherichia coli, bakterie z rodzaju Salmonella i Shigella.
Należy mieć także na uwadze, że zarówno loperamid, jak i difenoksylat, bywają stosowane rekreacyjnie w dawkach przewyższających dawki terapeutyczne i mogą prowadzić do uzależnienia. Stosowanie wysokich dawek loperamidu (70–200 mg dziennie lub wyższych) prawdopodobnie pozwala na jego przenikanie przez barierę krew–mózg. Bywa stosowany w celu wywołania euforii lub w celu łagodzenia objawów odstawiennych związanych z przyjmowaniem innych opioidów[16]. U osób celowo nadużywających dużych dawek loperamidu zgłaszano poważne działania sercowo-naczyniowe skutkujące niekiedy śmiercią, spośród których najpoważniejsze to wydłużanie odstępu QT oraz arytmie komorowe typu torsade de points[17].
Ze względu na miejscowy charakter działania substancji takich jak diosmektyt, węgiel aktywny oraz białczan taniny, leki je zawierające z punktu widzenia farmaceuty nie mają istotnych przeciwwskazań poza reakcjami z nadwrażliwości.

Piśmiennictwo
- Twardowska, A., Fichna, J., Binienda, A. (2020). Enkefalinazy jako nowy cel farmakologiczny w leczeniu chorób czynnościowych i zapalnych przewodu pokarmowego. Postępy Biochemii, 66(3). https://doi.org/10.18388/pb.2020_344⬏
- Riddle, M. S., DuPont, H. L., Connor, B. A. (2016). ACG Clinical Guideline: Diagnosis, Treatment, and Prevention of Acute Diarrheal Infections in Adults. The American journal of gastroenterology, 111(5), 602–622. https://doi.org/10.1038/ajg.2016.126.⬏⬏
- Eberlin, M., Chen, M., Mueck, T., Däbritz, J. (2018). Racecadotril in the treatment of acute diarrhea in children: a systematic, comprehensive review and meta-analysis of randomized controlled trials. BMC pediatrics, 18(1), 124. https://doi.org/10.1186/s12887-018-1095-x.⬏
- Dupont, C., Vernisse, B. (2009). Anti-diarrheal effects of diosmectite in the treatment of acute diarrhea in children: a review. Paediatric drugs, 11(2), 89–99. https://doi.org/10.2165/00148581-200911020-00001.⬏
- Pérez-Gaxiola, G., Cuello-García, C. A., Florez, I. D., Pérez-Pico, V. M. (2018). Smectite for acute infectious diarrhoea in children. Cochrane Database of Systematic Reviews, (4), 1465–1858.⬏
- Munos, M. K., Walker, C. L., & Black, R. E. (2010). The effect of oral rehydration solution and recommended home fluids on diarrhoea mortality. International journal of epidemiology, 39 Suppl 1(Suppl 1), i75–i87. https://doi.org/10.1093/ije/dyq025⬏
- ASHP. (2004). Loperamide. Aktualizacja: 27.01.2020. https://www.ahfscdi.com/drugs/382280#r114.⬏
- Li, S. T., Grossman, D. C., & Cummings, P. (2007). Loperamide therapy for acute diarrhea in children: systematic review and meta-analysis. PLoS medicine, 4(3), e98. https://doi.org/10.1371/journal.pmed.0040098⬏
- Schaefer, C., Peters, P. W. J., Miller, R. K. (2014). Drugs During Pregnancy and Lactation. Treatment Options and Risk Assessment. Third edition. Academic Press.⬏⬏⬏⬏
- Einarson, A., Mastroiacovo, P., Arnon, J., Ornoy, A., Addis, A., Malm, H., & Koren, G. (2000). Prospective, controlled, multicentre study of loperamide in pregnancy. Canadian journal of gastroenterology = Journal canadien de gastroenterologie, 14(3), 185–187. https://doi.org/10.1155/2000/957649.⬏
- Mahadevan, U., & Kane, S. (2006). American gastroenterological association institute medical position statement on the use of gastrointestinal medications in pregnancy. Gastroenterology, 131(1), 278–282. https://doi.org/10.1053/j.gastro.2006.04.048⬏
- Hale, T. W. (2021). Hale’s Medications & Mothers’ Milk 2021. Springer Publishing Company. Pobrano z: https://www.halesmeds.com/.⬏
- e-lactancia.org. (2017). Racecadotril. Aktualizacja: 8.12.2017.⬏
- Preston, C. L. (red.). (2019). Stockley’s Drug Interactions. Twelfth edition. Pharmaceutical Press.⬏⬏⬏⬏⬏⬏
- ASHP. (2004). Diphenoxylate. Aktualizacja: 01.04.2005. https://www.ahfscdi.com/drugs/382679#r100.⬏
- Daniulaityte, R., Carlson, R., Falck, R., Cameron, D., Perera, S., Chen, L., & Sheth, A. (2013). „I just wanted to tell you that loperamide WILL WORK”: a web-based study of extra-medical use of loperamide. Drug and alcohol dependence, 130(1-3), 241–244. https://doi.org/10.1016/j.drugalcdep.2012.11.003.⬏
- fda.gov. (07.06.2016). FDA warns about serious heart problems with high doses of the antidiarrheal medicine loperamide (Imodium), including from abuse and misuse.⬏
















Świetne zestawienie. Warto też pamiętać o wyrobie medycznym Tasectan, który może być stosowany już u niemowląt. Dostępny jest w postaci saszetek i kapsułek.