Lewotyroksyna (Euthyrox, Letrox, Tirosint Sol, Althyxin, Eltroxin) sodowa jest syntetycznym hormonem tarczycy, budową odpowiada tyroksynie (T4) i wykazuje takie samo działanie jak hormony tarczycy naturalnie występujące w organizmie ludzkim. W swojej cząsteczce lewotyroksyna zawiera jod.
Lewotyroksyna jest dostępna w postaci tabletek i roztworów doustnych w szerokiej gamie dawek od 25 do 200 µg.
Jakie zastosowanie ma lewotyroksyna?
Lewotyroksyna jest przepisywana pacjentom, którzy:
- cierpią na niedoczynność tarczycy i wymagają leczenia substytucyjnego,
- mają niedostateczny poziom wydzielania hormonów tarczycy z uwagi na inne schorzenia tarczycy, takie jak przewlekłe czy podostre zapalenie tarczycy, wole guzkowe,
- wymagają leczenia supresyjnego w odniesieniu do TSH, na przykład w przebiegu raka tarczycy,
- potrzebują terapii wspomagającej w chorobie Gravesa-Basedowa, w celu zapobiegania wolotwórczego działania tyreostatyków,
- po operacji wola wymagają leczenia profilaktycznego, zapobiegającego nawrotom wola,
- będą poddani testowi supresyjnemu w celu zdiagnozowania nadczynności tarczycy.
Warto zwrócić uwagę, że w niektórych przypadkach lewotyroksyna może być zapisana pacjentom cierpiącym na nadczynność tarczycy, na przykład w celu wyrównania stężeń hormonów tarczycy u pacjentów, u których z powodu nadmiernego wytwarzania hormonów tarczycy są stosowane leki przeciwtarczycowe.
Jakie efekty daje lewotyroksyna?
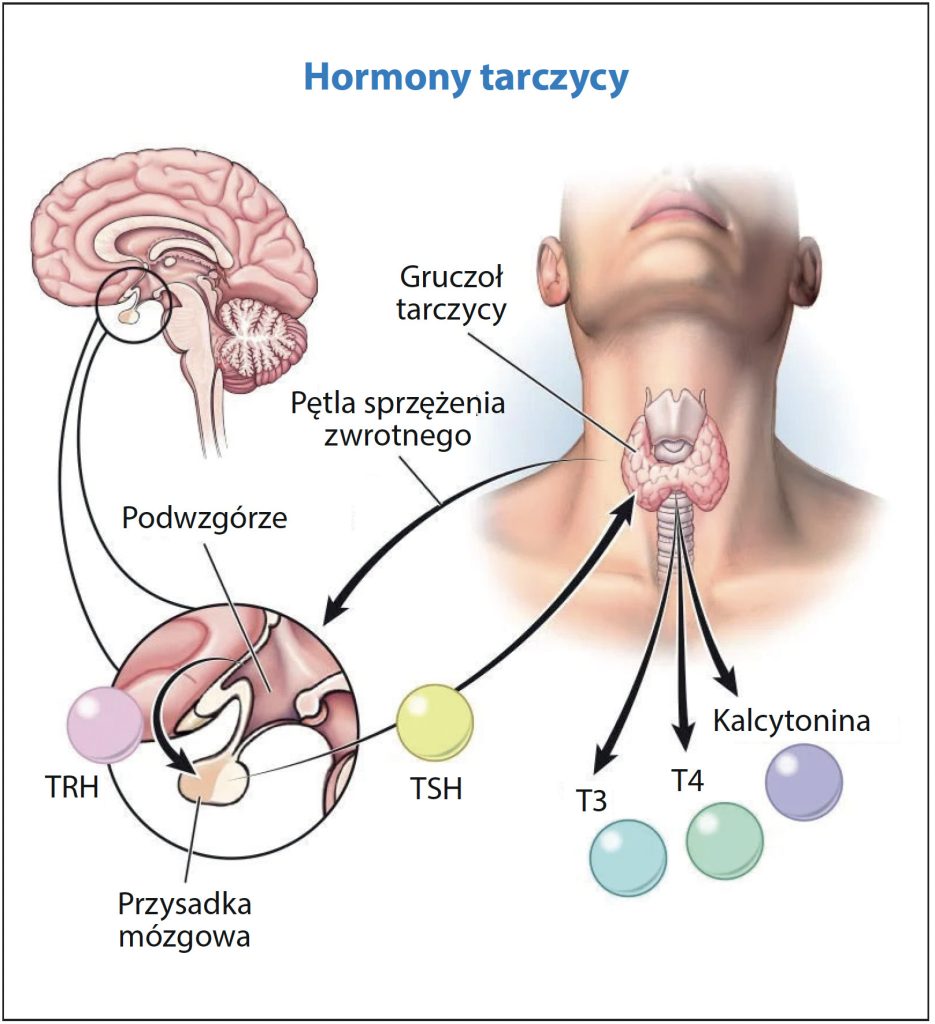
Zastosowanie lewotyroksyny pozwala na zastąpienie wydzielanej w naturalnych warunkach tyroksyny (T4), co przedstawiono na obrazku poniżej. Tyroksyna jest głównym hormonem wydzielanym przez tarczycę, wywołującym zwiększenie tempa metabolizmu, zmniejszenie wydzielania hormonu tyreotropowego (TSH), który w tkankach obwodowych jest przekształcany do trójjodotyroniny (T3). Trójjodotyronina wywiera z kolei szereg działań stymulujących metabolizm komórkowy. Zastosowanie lewotyroksyny pociąga za sobą szereg działań, takich jak:
- zwiększenie tempa podstawowej przemianu materii,
- zwiększenie komórkowego zużycia tlenu i temperatury ciała,
- przyspieszenie wzrostu, podziałów i dojrzewania komórek,
- zwiększenie aktywności układu adrenergicznego, zwiększenie pojemności minutowej i dynamiki krążenia,
- rozszerzenie naczyń skóry,
- pobudzenie OUN,
- zwiększenie przesączania kłębuszkowego i diurezy, ale z obniżeniem wydalania substancji mineralnych.
Brak tyroksyny w życiu płodowym oraz po urodzeniu może prowadzić do trwałego uszkodzenia OUN i powstania kretynizmu, więc w przypadku konieczności substytucyjne leczenie lewotyroksyną będzie działaniem profilaktycznym rozwoju kretynizmu.
Lewotyroksynę można zastosować także do obniżania poziomu tyreotropowego (TSH) w leczeniu i zapobieganiu powstawania wola czy w chorobie Hashimoto. W tym przypadku lewotyroksyna, na zasadzie ujemnego sprzężenia zwrotnego, przedstawionego na obrazie poniżej, prowadzi do obniżenia TSH.
Po jakim czasie pacjent odczuje efekt i po czym pozna, że lewotyroksyna działa?
Działanie terapeutyczne lewotyroksyny rozpoczyna się po 3–5 dniach, a utrzymuje się do 3 tygodni po jego przerwaniu. U pacjentów leczonych lewotyroksyną objawy niedoczynności tarczycy ustępują w ciągu kilku tygodni, ale u osób z ciężką niedoczynnością tarczycy całkowity powrót do zdrowia może zająć kilka miesięcy. Chociaż objawy mogą zacząć ustępować po dwóch do trzech tygodniach, stężenie TSH w stanie stacjonarnym nie jest osiągane przez co najmniej sześć tygodni. Najpierw wzrasta stężenie hormonów tarczycy w surowicy, a następnie wydzielanie TSH zaczyna spadać z powodu ujemnego sprzężenia zwrotnego działania T4 na przysadkę mózgową i podwzgórze.
Czym grozi odstawienie leczenia?
Przerwanie leczenia skutkuje ponownym spadkiem ilości hormonów T3 i T4 oraz zwiększeniem poziomu TSH. Działanie terapeutyczne lewotyroksyny może utrzymywać się jeszcze około 3 tygodni. Należy uprzedzić pacjenta, żeby nie odstawiał leku samodzielnie. Jeżeli uważa, że działanie leku jest za mocne lub za słabe, należy zbadać poziom hormonów tarczycy i ustalić modyfikację dawki z lekarzem.
Jakie zalecenia dotyczące dawkowania trzeba przekazać?
Wchłanianie lewotyroksyny podanej doustnie waha się od 40-80%, przy czym większość dawki wchłaniana jest w jelicie cienkim. Jej wchłanianie jest największe na czczo, dlatego zaleca się stosowanie leku na godzinę przed śniadaniem i popicie niewielką ilością płynu. Wchłanianie lewotyroksyny hamują pokarmy, a szczególnie soja, nabiał, kawa i duże ilości błonnika. Wchłanianie lewotyroksyny zmniejsza się także z wiekiem oraz w zespołach złego wchłaniania i innych schorzeniach przewodu pokarmowego. Na interakcje wpływające na biodostępność lewotyroksyny warto zwrócić uwagę u pacjentów, u których dawka dobrana przez lekarza okazała się nieskuteczna.
Zaleć pacjentowi, aby zażył lewotyroksynę rano na czczo, popijając niewielką ilością płynu, co najmniej godzinę przed śniadaniem.
Lewotyroksyna dostępna jest także w postaci roztworu doustnego. Tę postać leku można podawać bezpośrednio do ust lub rozprowadzić w wodzie. W celu przygotowania roztworu w wodzie należy zawartość pojemnika jednodawkowego wycisnąć do szklanki wody. Rozcieńczony roztwór należy wymieszać i natychmiast przyjąć. Szklankę należy przepłukać dodatkową ilością wody i wypić zawartość, tak aby zapewnić spożycie pełnej dawki. Co ciekawe, według najnowszych badań lewotyroksyna w postaci roztworu doustnego może być stosowana zarówno na czczo, jak i w trakcie śniadania. Wykazano również lepsze wchłanianie z roztworu u pacjentów ze schorzeniami przewodu pokarmowego[1].
Pacjentowi, który ma problem z porannym przyjmowaniem lewotyroksyny możesz polecić jej przyjęcie bezpośrednio przed snem, co najmniej 2 godziny po kolacji. Badania potwierdzają skuteczność terapii lewotyroksyną stosowanej w takim schemacie. Może to wynikać z faktu, że jelita mają zmniejszoną ruchliwość w nocy, co może skutkować większą ekspozycją leku na ściany jelita, a tym samym zwiększonym wchłanianiem[2].
Na początkowym etapie leczenia u młodych, zdrowych pacjentów stosuje się dawki na poziomie 1,6 µg/kg/dobę, ale u pacjentów w podeszłym wieku lub z chorobą niedokrwienną serca leczenie zaczyna się od niższych dawek. Po pierwszych 6 tygodniach leczenia należy ponownie oznaczyć stężenia TSH i ustalić dawkę podtrzymującą. Nawet jeżeli objawy niedoczynności tarczycy ustępują wcześniej, co oznacza ustabilizowanie poziomu T3 oraz T4, stężenia TSH spadają dopiero po pewnym czasie od ich ustabilizowania, poprzez mechanizm ujemnego sprzężenia zwrotnego. Jeżeli poziom TSH pozostaje podwyższony, dawkę lewotyroksyny zwiększa się stopniowo o 12-25 µg/dobę, jeżeli poziom TSH jest za niski, dawkę zmniejsza się o 12-25 µg/dobę i bada poziom TSH co 4-6 tygodni. Po ustaleniu dawki podtrzymującej pacjent powinien oznaczać stężenia TSH co najmniej raz do roku[3].
Jak długo pacjent może stosować ten lek?
Długość terapii uzależniona jest od tego, z jakiego powodu lek jest przyjmowany. W leczeniu substytucyjnym lewotyroksyna może być przyjmowana do końca życia. Zdarza się jednak, że u niektórych pacjentów w podeszłym wieku możliwa jest depreskrypcja lewotyroksyny, ponieważ spada zapotrzebowanie organizmu na hormony tarczycy, a leczenie obarczone jest większym ryzykiem działań niepożądanych[4].
Kto nie powinien stosować lewotyroksyny?
Lewotyroksyna, z uwagi na działanie zwiększające aktywność układu adrenergicznego, jest przeciwwskazana u pacjentów ze świeżym zawałem serca i zapaleniem mięśnia sercowego. Nie należy stosować lewotyroksyny u pacjentów z nieleczoną nadczynnością tarczycy i niedoczynnością kory nadnerczy.
Jakie lewotyroksyna ma przewagi nad innymi lekami?
Według amerykańskich wytycznych lewotyroksyna jest zalecana jako preparat z wyboru w leczeniu niedoczynności tarczycy ze względu na skuteczność w łagodzeniu objawów niedoczynności tarczycy, wieloletnie doświadczenie w jej stosowaniu, korzystny profil działań niepożądanych, łatwość podawania, dobre wchłanianie jelitowe, długi okres półtrwania w surowicy i niski koszt leczenia[5].
Jakie działania niepożądane ma lewotyroksyna i jak je zminimalizować?
Stosowanie lewotyroksyny w odpowiedniej dawce nie powinno wywołać działań niepożądanych. Jednak zastosowanie zbyt dużej dawki może spowodować objawy typowe dla nadczynności tarczycy, takie jak kołatanie serca, tachykardia, ból głowy, osłabienie i kurcze mięśni, uderzenia gorąca, zaburzenia miesiączkowania, niepokój ruchowy, bezsenność, zmniejszenie masy ciała czy biegunka. W razie wystąpienia wymienionych objawów pacjent powinien skontaktować się z lekarzem, gdyż może być konieczne obniżenie dawki leku.
W jakie interakcje z innymi lekami wchodzi lewotyroksyna i co o nich powiedzieć pacjentowi?
Lewotyroksyna daje szereg interakcji z różnymi lekami. Do istotnych należy interakcja z lekami przeciwcukrzycowymi i insuliną. Lewotyroksyna osłabia ich działanie, dlatego zwłaszcza na początku terapii hormonami tarczycy należy kontrolować stężenie glukozy.
Istotny wpływ na wchłanianie i biodostępność lewotyroksyny mają preparaty zawierające glin, wapń, magnez lub żelazo, w tym popularne leki zobojętniające sok żołądkowy, sukralfat, orlistat czy leki wiążące kwasy żółciowe. W przypadku ich jednoczesnego stosowania pacjent powinien zachować co najmniej 4 godziny odstępu pomiędzy przyjęciem leków.
Lewotyroksyna może nasilać działanie przeciwzakrzepowych pochodnych kumaryny, co może zwiększać ryzyko krwawień zwłaszcza u osób w podeszłym wieku. Dlatego mogą być konieczne regularne kontrole parametrów krzepnięcia krwi, szczególnie na początku leczenia.
Amiodaron, glikokortykoidy i beta–blokery hamują konwersję tyroksyny w trójjodotyroninę, natomiast sertralina i estrogeny zwiększają zapotrzebowanie na lewotyroksynę.
Istotną informacją dla wielu pacjentów może być fakt, że lewotyroksynę można przyjmować jednocześnie z inhibitorami pompy protonowej. Badania kliniczne wykazały, że interakcje między tymi lekami nie są istotne klinicznie, a zmniejszenie biodostępności lewotyroksyny, jakie obserwowano w trakcie leczenia IPP, było najprawdopodobniej związane z chorobami przewodu pokarmowego[6].
Pacjentów stosujących lewotyroksynę, którzy oznaczają poziomy hormonów tarczycy stosunkowo często, warto pouczyć o możliwości zafałszowania wyników badań laboratoryjnych pomiaru stężenia hormonów tarczycy przy równoczesnym stosowaniu biotyny[7].
Jakie środki ostrożności zalecić?
Lewotyroksyna jest lekiem o wąskim indeksie terapeutycznym, a wiele czynników ma wpływ na poziom hormonów tarczycy. Po ustaleniu odpowiedniej dawki pacjent powinien wykonywać badanie poziomu hormonów tarczycy co najmniej 1 raz w roku. Istotna jest edukacja pacjenta na temat objawów niedoboru i nadmiaru hormonów tarczycy, co pozwoli na szybkie wykrycie wahań ich stężenia i pozwoli na dostosowanie dawki w razie konieczności. Zwiększenie dawek może być konieczne, na przykład w ciąży czy przy przyroście masy ciała o co najmniej 10%. Zmniejszone zapotrzebowanie na lewotyroksynę może następować z wiekiem, przy spadku masy ciała czy po rozpoczęciu terapii androgenowej.
Poinformuj pacjenta, że jeżeli zaobserwuje u siebie objawy niedoczynności tarczycy (przewlekłe zmęczenie, senność, uczucie zimna, zaparcia, chrypka, wzrost masy ciała, suchość i świąd skóry) lub nadczynności tarczycy (nerwowość i drażliwość, problemy z koncentracją, potliwość, kołatanie serca, bezsenność, biegunki, utrata masy ciała), powinien zgłosić się do lekarza w celu zweryfikowania, czy stosowana dawka lewotyroksyny jest prawidłowa.
Niekiedy pacjenci mogą dopytywać o możliwość zastosowania lewotyroksyny jako preparatu na zmniejszenie masy ciała. Udziel pacjentowi informacji, że w stanie eutyreozy, kiedy poziomy hormonów tarczycy są prawidłowe, zastosowanie lewotyroksyny nie spowoduje zmniejszenia masy ciała, a może prowadzić do ciężkich działań niepożądanych.
Jakie produkty komplementarne można polecić realizując receptę, na której jest lewotyroksyna?
Pacjentom z chorobą Hashimoto można polecać preparaty z witaminą D. Według najnowszych doniesień istnieje związek pomiędzy rozwojem tej choroby, a niedoborami witaminy D. Biorąc pod uwagę niski koszt terapii i jej małą potencjalną szkodliwość, uzasadnione jest rekomendowanie preparatów z witaminą D i monitorowania jej poziomu u pacjentów z chorobą Hashimoto[8].

Piśmiennictwo
- Yue, C., Scarsi, C., & Ducharme, M. (2012). Pharmacokinetics and Potential Advantages of a New Oral Solution of Levothyroxine vs. other Available Dosage Forms. Arzneimittelforschung, 62(12), 631–636. doi:10.1055/s-0032-1329951⬏
- Pang, X., Pu, T., Xu, L., & Sun, R. (2020). Effect of L‐thyroxine administration before breakfast versus at bedtime on hypothyroidism: a meta‐analysis. Clinical Endocrinology. doi:10.1111/cen.14172⬏
- Ross, D., (2023). Treatment of primary hypothyroidism in adults. UpToDate. Aktualizacja: 12.07.2023.⬏
- Ravensberg, A. J., Poortvliet, R. K. E., Du Puy, R. S., Dekkers, O. M., Mooijaart, S. P., & Gussekloo, J. (2023). Effects of discontinuation of levothyroxine treatment in older adults: protocol for a self-controlled trial. BMJ open, 13(4), e070741. https://doi.org/10.1136/bmjopen-2022-070741⬏
- Jonklaas, J., Bianco, A. C., Bauer, A. J., Burman, K. D., Cappola, A. R., Celi, F. S., Cooper, D. S., Kim, B. W., Peeters, R. P., Rosenthal, M. S., Sawka, A. M., & American Thyroid Association Task Force on Thyroid Hormone Replacement (2014). Guidelines for the treatment of hypothyroidism: prepared by the american thyroid association task force on thyroid hormone replacement. Thyroid : official journal of the American Thyroid Association, 24(12), 1670–1751. https://doi.org/10.1089/thy.2014.0028⬏
- Ananthakrishnan, S., Braverman, L. E., Levin, R. M., Magnani, B., & Pearce, E. N. (2008). The effect of famotidine, esomeprazole, and ezetimibe on levothyroxine absorption. Thyroid : official journal of the American Thyroid Association, 18(5), 493–498. https://doi.org/10.1089/thy.2007.0381⬏
- Bowen, R., Benavides, R., Colón-Franco, J. M., Katzman, B. M., Muthukumar, A., Sadrzadeh, H., … & Tran, N. (2019). Best practices in mitigating the risk of biotin interference with laboratory testing. Clinical Biochemistry, 74, 1-11.⬏
- Jiang, H., Chen, X., Qian, X., & Shao, S. (2022). Effects of vitamin D treatment on thyroid function and autoimmunity markers in patients with Hashimoto’s thyroiditis—A meta‐analysis of randomized controlled trials. Journal of clinical pharmacy and therapeutics, 47(6), 767-775.⬏















