Migrena to choroba neurologiczna objawiająca się pierwotnym (nie związanym z inną przyczyną) bólem głowy, prawdopodobnie wynikająca z zaburzeń nerwowo-naczyniowych. WHO szacuje, że ok. 14% dorosłych cierpi w na migreny o różnym nasileniu, kobiety trzykrotnie częściej niż mężczyźni.[1]
Preparaty dostępne bez recepty
Pacjentowi, który chce przerwać atak migrenowy możesz polecić leki zawierające: paracetamol (także w połączeniach z kofeiną oraz kodeiną), kwas acetylosalicylowy, ibuprofen, kwas tolfenamowy, propyfenazon (tylko jako składnik preparatów złożonych) oraz jedyny jak do tej pory przedstawiciel tryptanów o kategorii dostępności OTC – almotryptan.
Paracetamol
Paracetamol (Paracetamol Synoptis) ma wskazanie w leczeniu bólu migrenowego o łagodnym i umiarkowanym nasileniu, dawka jednorazowa to 1000 mg. Może być stosowany w ciąży i podczas karmienia piersią.
Paracetamol + kofeina
Połączenie paracetamolu i kofeiny (Apap Extra, Panadol Extra) w dawce 1000 mg + 130 mg jest skuteczniejsze niż sam paracetamol bez zwiększenia ryzyka działań niepożądanych.[2] Zestaw może być stosowany przez ciężarne z wyłączeniem pierwszego trymestru, jest przeciwwskazany podczas karmienia.
Paracetamol + kodeina
Paracetamol z kodeiną (Solpadeine Forte Tabs) ma wskazanie w migrenie z aurą i bez aury, dawka jednorazowa to 1000 mg paracetamolu i 25 mg kodeiny. W dostępnych badaniach porównano mniejsze dawki paracetamolu (400 mg) z kodeiną (25 mg) do 1000 mg ASA i efekty okazały się porównywalne.[3]
Paracetamol + kodeina+ kofeina
Połączenie paracetamolu (500 – 1000 mg) z kodeiną (8 – 16 mg) i kofeiną (30 – 60 mg) (Solpadeine tabl. i Solpadeine tabl. mus., Solpadeine Max tabl. mus.) wykazuje większą skuteczność niż sam paracetamol. Efekt przeciwbólowy postaci rozpuszczalnej jest znacznie szybszy (czas maksymalnego stężenia we krwi po podaniu jest krótszy o ok. 30%) niż tabletki doustnej [4] [5]
Paracetamol+ propyfenazon+ kofeina
Połączenie paracetamolu (500 mg),NLPZ w postaci propyfenazonu (300 mg) i kofeiny (100 mg) (Cefalgin Migraplus) ma wskazanie w bólu migrenowym o słabym lub umiarkowanym nasileniu.
Kwas acetylosalicylowy
Przyjęcie ASA (Aspirin Musująca) w dawce 1000 mg wykazuje skuteczność porównywalną do 50 mg sumatryptanu.[6]
Ibuprofen
Ibuprofen (Ibum Supermax, Ibuprom Max, Ibuprom Ultramax, Ibuprom RR Max, Nurofen Express Forte) ma wskazanie w napadach migrenowych z aurą i bez aury, zalecenia rekomendują jednorazowo dawkę 600 – 800 mg.[7]. Maksymalna dawka dobowa to 1200 mg.
Ibuprofen + paracetamol
Połączenie ibuprofenu w dawce 200 mg z paracetamolem w dawce 500 mg (Apap Intense), czyli w dawkach mniejszych niż zalecenia dla obu substancji osobno, pozwala ograniczyć atak migreny o słabym lub umiarkowanym nasileniu.
Kwas tolfenamowy
Kwas tolfenamowy (Migea) ma wskazanie w ostrym napadzie migreny. Jednorazową dawkę (200 mg) można powtórzyć po upływie od 1 do 2 godzin.
Paracetamol + ASA + kofeina
Połączenie paracetamolu, kwasu salicylowego i kofeiny (Apap Migrena, Excedrin MigraStop, Etopiryna Extra) jest korzystniejsze w uśmierzaniu bólu głowy niż zastosowanie tych substancji pojedynczo lub w kombinacjach dwóch składników.[8] Ma wskazanie w migrenie z aurą i bez aury. Należy zastosować 500 mg paracetamolu, 500 mg ASA i 130 mg kofeiny jako dawkę jednorazową.
Almotryptan
Almotryptan (Dezamigren, Nomigren) to pierwszy tryptan dostępny bez recepty, jednorazowa dawka to 12,5 mg. Metaanaliza wykazała znacząco mniejsze ryzyko działań niepożądanych niż sumatryptan w dawce 100 mg przy podobnej skuteczności.[9] Ma wskazanie w migrenie z aurą i bez aury.
Substancjami ograniczającymi ilość napadów migrenowych, które mogą być stosowane profilaktycznie są: magnez, witamina B2, koenzym Q10 i wrotycz maruna, lecz wartość badań w tych przypadkach jest niższa.
Magnez
Badanie kliniczne, w którym pacjentom podawano 600 mg cytrynianu magnezu zmniejszyło częstotliwość występowania ataków migrenowych po 9 tygodniach kuracji (cytrynian magnezu występuje m.in. w lekach bez recepty: Magne B6 Forte, Magnefar B6 Bio, Magnefar B6 Forte).[10] Tak wysoka dawka magnezu u wielu uczestników badania wywoływała biegunki.
Witamina B2
Podczas badania klinicznego niezaślepionego pacjenci otrzymywali 400 mg (!) ryboflawiny (lek bez recepty Vitaminum B2 Teva, suplement Apteo Witamina B2) przez 3 miesiące i częstotliwość napadów migrenowych zmniejszyła się średnio z 4 do 2 na miesiąc.[11]
Koenzym Q10
Pomysł zastosowania koenzymu Q10 (suplementy: Kenay Ubichinol, MyVita Silver Koenzym Q10 Forte, Naturell Koenzym Q10, Swanson Koenzym Q10) wziął się z teorii łączącej migrenę z uszkodzeniami mitochondriów.[12] W badaniu klinicznym (nierandomizowanym i niezaślepionym) pacjenci otrzymywali 100 mg koenzymu Q10 przez 3 miesiące obok dotychczas stosowanego leku profilaktycznego i w efekcie 80% z nich miało o połowę mniej ataków migreny.[13]
Wrotycz
Wrotycz maruna (syn. złocień maruna, łac. Tanacetum parthenium, ang. Feverfew, m.in. w suplemencie Alter Medica Złocień maruna) w postaci wyciągu standaryzowanego na zawartość partenolidu na podstawie przeglądu badań zmniejsza statystycznie ilość ataków o 1 na 2 miesiące.[14] Wrotycz pospolity (Tanacetum vulgare), który jest również dostępny (m.in. Ziele wrotyczu Flos, Kwiat wrotyczu Dary Natury) nie ma dostępnych badań w zakresie profilaktyki migreny.
Leki na receptę
Leki ze wskazaniami do przerwania bólu migrenowego migreny to:
- sumatryptan (postaci doustne: Cinie, Frimig, Sumamigren, roztwór do wstrzykiwań podskórnych: Sumatriptan Sun, aerozol do nosa: Imigran)
- zolmitryptan (Zolmiles)
- eletryptan (Relpax)
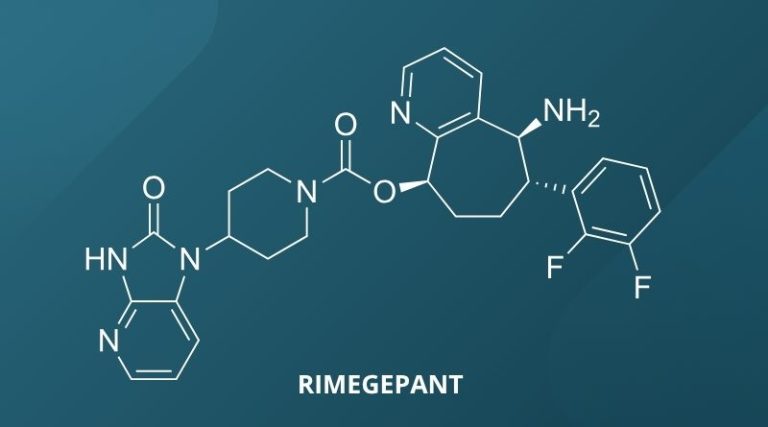
- rimegepant (Vydura) – selektywny antagonista receptora peptydu związanego z genem kalcytoniny (ang. calcitonin gene-related peptide, CGRP). Może być stosowany do przerywania ataków migreny jak i w profilaktyce, jeżeli napady występują co najmniej 4 razy w miesiącu. Vydura jest liofilizatem, należy zatem poinformować pacjenta, żeby otwierał blister całkowicie suchymi dłońmi.
- ergotamina (lek: Ergotaminum Filofarm, składnik leku Coffecorn Forte) i dihydroergotamina (lek: Dihydroergotaminum Filofarm) – alkaloidy sporyszu, które zwężają mózgowe naczynia krwionośne. Nie mogą być stosowane łącznie z tryptanami (co najmniej 24h odstępu).[15]
- metoklopramid (Metoclopramidum Polharma) – zmniejsza nudności i wymioty towarzyszące migrenom a równocześnie zwiększa wchłanianie leków przeciwbólowych.
- diklofenak w postaci soli potasowej (Cataflam) – dawka jednorazowa to 50 – 100 mg, maksymalnie można zastosować 200 mg na dobę.
Postać podskórna sumatryptanu (Sumatriptan Sun) osiąga maksymalne stężenie we krwi po już 12 minutach, postaci doustne – między 1 a 3 godziny. Tryptany należy podać po ustąpieniu aury chociaż istotne są doświadczenia pacjenta z wcześniejszych epizodów. Brak skuteczności w wypadku zastosowania jednego z leków z tej grupy nie wyklucza możliwości wypróbowania innego.[16] Charakterystyki zawierają informacje o możliwości interakcji tryptanów z lekami przeciwdepresyjnymi z grupy inhibitorów wychwytu zwrotnego serotoniny (SSRI i SNRI) w postaci zespołu serotoninowego, ale analizy danych dużych grup pacjentów nie wykazały zwiększonego ryzyka wystąpienia takiego zdarzenia.[17] [18]
Leki stosowane w profilaktyce migreny:
- amitryptylina (Amitryptylinum VP) – nieselektywny inhibitor wychwytu zwrotnego monoamin o działaniu przeciwdepresyjnym, za mechanizm przeciwbólowy w migrenie odpowiada wpływ na stężenie noradrenaliny oraz blokowanie kanału sodowego i receptora NMDA
- flunaryzyna (Flunarizinum WZF) – antagonista wapnia, zapobiega skurczom mięśni gładkich drobnych naczyń, antagonista receptorów histaminowych, działa przeciwwymiotnie. Leczenie przebiega w nietypowym schemacie 5 dni stosowania leku i 2 dni przerwy. W razie braku skuteczności po dwóch miesiącach leczenia migreny lek należy odstawić.
- propranolol (Propranolol Accord, Propranolol WZF) – nieselektywny β-adrenolityk, badania kliniczne wskazują niemal dwukrotnie większą skuteczność w ograniczaniu napadów migrenowych niż placebo.[19] Inne dostępne w Polsce β-blokery: metoprolol i atenolol mają mniej przekonujące dowody.
- topiramat (Etopro, Oritop, Topamax) – badania kliniczne wykazały co najmniej dwukrotnie większą skuteczność w ograniczaniu częstotliwości napadów migrenowych niż placebo.[20]
Dostępne są również leki stosowane w warunkach ambulatoryjnych:
- toksyna botulinowa typu A (Botox) – ma wskazanie w przewlekłej migrenie (15 i więcej dni z bólem migrenowym w miesiącu). Kuracja to określona ilość wstrzyknięć w odpowiednie rejony głowy i szyi.
- przeciwciała monoklonalne:[21]
- erenumab (Aimovig) – wiąże się z receptorem CGRP
- fremanezumab (Ajovy) – wiąże się z CGRP i uniemożliwia połączenie białka z receptorem.
Przeciwciała mają wskazanie u osób z co najmniej 4 dniami z migreną w miesiącu. Aktualnie (maj 2025) jest możliwość uzyskania refundacji kuracji toksyną botulinową i przeciwciałami monoklonalnymi w ramach programu lekowego B.133 „Profilaktyczne leczenie chorych na migrenę przewlekłą (ICD-10: G43)”.[22]
A wyjaśniając wstęp: zespół Alicji w krainie czarów został opisany w połowie ubiegłego wieku przez psychiatrę Johna Todda.[23] Zauważył on, że część pacjentów cierpiących na migreny opisywało „oddzielenie” od swojego ciała, zmianę rozmiarów narządów np. głowy lub brak poczucia upływu czasu – co wywołało skojarzenie z bohaterką słynnej powieści Lewisa Carrolla (który sam miewał migrenowe bóle głowy). Wrażenia tego typu częściej występują u dzieci i oprócz migreny mogą być związane m.in. z zakażeniem wirusem Epsteina-Barr.[24]
Leki, które możesz wydać na podstawie recepty farmaceutycznej to: sumatryptan, zolmitryptan, eletryptan, rimegepant, ergotamina (lek bardzo silnie działający), dihydroergotamina (lek bardzo silnie działający), metoklopramid, sól potasowa diklofenaku, amitryptylina, flunaryzyna, propranolol i topiramat. Poinformuj pacjenta, że nadmierne stosowanie leków przeciwmigrenowych prowadzi do paradoksalnego przewlekłego bólu głowy (MOH – medication overuse headache). Nadużywanie leków przeciwbólowych dotyczy ok. 15% pacjentów z migrenowym bólem głowy.[25]
Czytaj też: Migrena – dawkowanie preparatów OTC
 mgr farm. Jacek Borys
mgr farm. Jacek BorysZa pierwszym stołem od 2006 roku.
Absolwent AM w Warszawie i podyplomowych studiów “Opieka farmaceutyczna w chorobach cywilizacyjnych” na UM w Lublinie.
Specjalista farmacji aptecznej. Na egzaminie powiedzieli, że do specjalistów można dzwonić po ekspercką poradę. Nikt jeszcze nie zadzwonił.
Zna wszystkie szanty.
Piśmiennictwo
- WHO. (2014). Headache disorders: How common are headaches? Pobrano z: https://www.who.int/news-room/questions-and-answers/item/headache-disorders-how-common-are-headaches ⬏
- Barbanti, P., Allais, G., Cevoli, S., Guerzoni, S., Valeriani, M., & Vernieri, F. (2024). The Role of the Combination Paracetamol/Caffeine in Treatment of Acute Migraine Pain: A Narrative Review. Pain and therapy, 13(3), 319–346. https://doi.org/10.1007/s40122-024-00581-x ⬏
- Boureau, F., Joubert, J. M., Lasserre, V., Prum, B., & Delecoeuillerie, G. (1994). Double-blind comparison of an acetaminophen 400 mg-codeine 25 mg combination versus aspirin 1000 mg and placebo in acute migraine attack. Cephalalgia: an international journal of headache, 14(2), 156–161. https://doi.org/10.1046/j.1468-2982.1994.1402156.x ⬏
- Rygnestad, T., Zahlsen, K., & Samdal, F. A. (2000). Absorption of effervescent paracetamol tablets relative to ordinary paracetamol tablets in healthy volunteers. European journal of clinical pharmacology, 56(2), 141–143. https://doi.org/10.1007/s002280050732 ⬏
- Dougall J. R., Cunningham B., Nimmo W. S. (1983). Paracetamol absorption from Paramax, Panadol and Solpadeine. Br. J. clin. Pharmac., 15,487-489 https://bpspubs.onlinelibrary.wiley.com/doi/pdf/10.1111/j.1365-2125.1983.tb01534.x ⬏
- Lampl, C., Voelker, M., & Diener, H. C. (2007). Efficacy and safety of 1,000 mg effervescent aspirin: individual patient data meta-analysis of three trials in migraine headache and migraine accompanying symptoms. Journal of neurology, 254(6), 705–712. https://doi.org/10.1007/s00415-007-0547-2 ⬏
- Polskie Towarzystwo Bólów głowy. (dostęp 19.05.2025), Standardy leczenia migreny http://www.ptbg.pl/ptbg.php?opc=LC ⬏
- Diener, H. C., Pfaffenrath, V., Pageler, L., Peil, H., & Aicher, B. (2005). The fixed combination of acetylsalicylic acid, paracetamol and caffeine is more effective than single substances and dual combination for the treatment of headache: a multicentre, randomized, double-blind, single-dose, placebo-controlled parallel group study. Cephalalgia: an international journal of headache, 25(10), 776–787. https://doi.org/10.1111/j.1468-2982.2005.00948.x ⬏
- Chen, L.-C. and Ashcroft, D.M. (2007), Meta-Analysis Examining the Efficacy and Safety of Almotriptan in the Acute Treatment of Migraine. Headache: The Journal of Head and Face Pain, 47: 1169-1177. https://doi.org/10.1111/j.1526-4610.2007.00884.x ⬏
- Pfaffenrath, V., Wessely, P., Meyer, C., Isler, H. R., Evers, S., Grotemeyer, K. H., Taneri, Z., Soyka, D., Göbel, H., & Fischer, M. (1996). Magnesium in the prophylaxis of migraine – a double-blind placebo-controlled study. Cephalalgia: an international journal of headache, 16(6), 436–440. https://doi.org/10.1046/j.1468-2982.1996.1606436.x ⬏
- Boehnke, C., Reuter, U., Flach, U., Schuh-Hofer, S., Einhäupl, K. M., & Arnold, G. (2004). High-dose riboflavin treatment is efficacious in migraine prophylaxis: an open study in a tertiary care centre. European journal of neurology, 11(7), 475–477. https://doi.org/10.1111/j.1468-1331.2004.00813.x ⬏
- Yorns, W. R., Jr, & Hardison, H. H. (2013). Mitochondrial dysfunction in migraine. Seminars in pediatric neurology, 20(3), 188–193. https://doi.org/10.1016/j.spen.2013.09.002 ⬏
- Shoeibi, A., Olfati, N., Soltani Sabi, M., Salehi, M., Mali, S., & Akbari Oryani, M. (2017). Effectiveness of coenzyme Q10 in prophylactic treatment of migraine headache: an open-label, add-on, controlled trial. Acta neurologica Belgica, 117(1), 103–109. https://doi.org/10.1007/s13760-016-0697-z ⬏
- Wider, B., Pittler, M. H., & Ernst, E. (2015). Feverfew for preventing migraine. The Cochrane database of systematic reviews, 4(4), CD002286. https://doi.org/10.1002/14651858.CD002286.pub3 ⬏
- Pringsheim, T., & Becker, W. J. (2014). Triptans for symptomatic treatment of migraine headache. BMJ (Clinical research ed.), 348, g2285. https://doi.org/10.1136/bmj.g2285 ⬏
- NICE: Clinical Guideline CG150. Headaches: diagnosis and management of headaches in young people and adults. (ostatnia aktualizacja 12.2021) https://www.nice.org.uk/guidance/cg150/chapter/Recommendations#management-2 ⬏
- Orlova, Y., Rizzoli, P., & Loder, E. (2018). Association of Coprescription of Triptan Antimigraine Drugs and Selective Serotonin Reuptake Inhibitor or Selective Norepinephrine Reuptake Inhibitor Antidepressants With Serotonin Syndrome. JAMA neurology, 75(5), 566–572. https://doi.org/10.1001/jamaneurol.2017.5144 ⬏
- Kerr M., Krashin D., Murinova N. (2019). Reality or Myth: Serotonin Syndrome in Migraineurs with Triptan Use. Neurology Vol. 92 (15_supplement). https://doi.org/10.1212/WNL.92.15_supplement.S27.005 ⬏
- Modi, S., & Lowder, D. M. (2006). Medications for migraine prophylaxis. American family physician, 73(1), 72–78.⬏
- Silberstein, S. D., Neto, W., Schmitt, J., Jacobs, D., & MIGR-001 Study Group (2004). Topiramate in migraine prevention: results of a large controlled trial. Archives of neurology, 61(4), 490–495. https://doi.org/10.1001/archneur.61.4.490 ⬏
- Diener, H. C., Charles, A., Goadsby, P. J., & Holle, D. (2015). New therapeutic approaches for the prevention and treatment of migraine. The Lancet. Neurology, 14(10), 1010–1022. https://doi.org/10.1016/S1474-4422(15)00198-2 ⬏
- Wyszukiwarka ośrodków prowadzących leczenie na stronie NFZ https://gsl.nfz.gov.pl/GSL/GSL/ProgramyLekowe ⬏
- Todd J. (1955). The syndrome of Alice in Wonderland. Canadian Medical Association journal, 73(9), 701–704.⬏
- Losada-Del Pozo, R., Cantarín-Extremera, V., García-Peñas, J. J., Duat-Rodríguez, A., López-Marín, L., Gutiérrez-Solana, L. G., & Ruiz-Falcó, M. L. (2011). Características y evolución de los pacientes con síndrome de Alicia en el País de las Maravillas. Revista de neurologia, 53(11), 641–648.⬏
- Schwedt, T. J., Alam, A., Reed, M. L., Fanning, K. M., Munjal, S., Buse, D. C., Dodick, D. W., & Lipton, R. B. (2018). Factors associated with acute medication overuse in people with migraine: results from the 2017 migraine in America symptoms and treatment (MAST) study. The journal of headache and pain, 19(1), 38. https://doi.org/10.1186/s10194-018-0865-z ⬏