Migrena to uwarunkowany genetycznie, przewlekły ból głowy, która ujawnia się okresowo. Często ma charakter połowiczy i nasila się podczas aktywności fizycznej. Występuje przez większość życia chorego, ale częstotliwość jego pojawiania się jest kwestią indywidualną. Można wyróżnić następujące typy migreny:
- migrena z aurą (migrena klasyczna) – stanowi 25% przypadków migreny. Aura rozwija się w czasie od 5 do 20 minut i może trwać nawet godzinę
- migrena bez aury– stanowi 75% przypadków migreny. Ból głowy nie jest poprzedzony aurą.
Objawy
Pacjenci opisują ból migrenowy jako silny, pulsujący, zwykle jednostronny ból głowy, któremu towarzyszą nudności, wymioty oraz nadwrażliwość na hałas i światło. Ból ten może wzmagać się podczas aktywności fizycznej i przyczyniać się do unikania aktywności przez dotkniętego migreną. Migrena może być poprzedzona aurą, czyli zaburzeniami wzroku, mowy, zmianami sensorycznymi i motorycznymi.
Czytaj też: Czym jest aura towarzysząca migrenie? – Wyjaśniamy!
Objawy alarmowe
Skieruj pacjenta pilnie do lekarza, gdy ból głowy:
- ma nagły początek (maksymalne nasilenie w ciągu 5 min)
- różni się lub jest silniejszy od poprzednich bóli głowy
- jest powiązany z niedawnym urazem głowy, drętwieniem szyi, wymiotami, zaburzeniami świadomości, zawrotami głowy, ogniskowymi objawami neurologicznymi lub zamroczeniem
- jest intensywny i towarzyszą mu gorączka lub wysypka
Rutynową wizytę u lekarza doradź rodzicom dziecka w wieku poniżej 12. r.ż., które skarży się na ból głowy.
Przyczyny
Etiologia migreny nie jest do końca poznana, jednak prawdopodobna wydaje się być tzw. hipoteza nerwowo-naczyniowa, która podaje nieprawidłowe rozszerzenie mózgowych naczyń krwionośnych i zmiany neurochemiczne jako przyczynę występowania migreny.[1] Napad migreny może być prowokowany przez czynniki środowiskowe, pokarmy, leki lub zaburzenia rytmu biologicznego.
Różnicowanie
75% ataków migreny przebiega bez aury, z tego powodu trudne może być odróżnienie bólu migrenowego od epizodycznego napięciowego lub wywołanego nadużywaniem leku. Objawami aury zazwyczaj są zaburzenia wzroku, które występują łącznie z wrażeniami czuciowymi dotyczącymi mowy lub motorycznymi. Symptomy te w większości przypadków trwają 5–60 min i poprzedzają ból głowy.[2]
Cechy charakterystyczne migreny pozwalają na odróżnienie jej od innych pierwotnych (samoistnych) bólów głowy, co przedstawiono w Tabeli 1
Tabela 1. Cechy charakterystyczne pierwotnych (samoistnych) głowy[3]
| Cecha | Migrena | Napięciowy ból głowy | Klasterowy ból głowy |
|---|---|---|---|
| Czas trwania | 4-72 godziny | 30 minut do 7 dni | 15 minut do 3 godzin |
| Charakter bólu | pulsujący, utrudniający normalną aktywność, nasilający się pod wpływem wysiłku fizycznego | ucisk lub ściskanie obręczą, nienasilający się podczas aktywności fizycznej | bardzo silny, rozdzierający |
| Umiejscowienie | jednostronne | obustronne | jednostronne, może się lokalizować nad okiem i w skroni |
| Objawy towarzyszące | nudności, czasem zaburzenia wzroku lub słuchu, nadwrażliwość na światło i dźwięki | nudności, czasem zaburzenia wzroku lub słuchu | zaczerwienienie spojówek, łzawienie, przekrwienie błony śluzowej nosa, katar, potliwość twarzy, zwężenie źrenicy, opadnięcie i obrzęk powiek |
| Czynniki wywołujące | spożycie czerwonego wina, serów, ekspozycja na określone zapachy (np. dym papierosowy), zbyt krótki lub zbyt długi sen | stres emocjonalny | spożycie alkoholu |
Epidemiologia
Migrena jest najczęstszym problemem neurologicznym w podstawowej opiece zdrowotnej. Szacuje się, że dotyka około 10–15% populacji ogólnej, przy czym kobiety chorują 2 razy częściej niż mężczyźni. Pierwszy atak migreny występuje najczęściej w wieku dojrzewania lub u młodych dorosłych. Rzadko dotyka osób powyżej 50. roku życia, dlatego jeśli pacjent w tym wieku zgłosi się do apteki po raz pierwszy z objawami przypominającymi migrenę, należy skierować go do lekarza w celu wyeliminowania wtórnego bólu głowy.[1]
Powikłania
Migreny mogą prowadzić do różnych powikłań, do których należy:
- stan migrenowy — ból migrenowy o znacznym nasileniu utrzymujący się dłużej niż 72 godziny
- przewlekła aura — odnosi się do aury, która utrzymuje się ponad tydzień
- zawał migrenowy — odnosi się do jednego lub więcej objawów aury związanych z niedokrwieniem mózgu w badaniu neuroobrazowym podczas typowego ataku migreny
- napad drgawkowy wywołany aurą migrenową[4]
Leczenie przyczynowe
Leki OTC
Nie istnieją leki dostępne bez recepty (OTC) przeznaczone do leczenia przyczynowego migreny.
Leki na receptę
Nie istnieją leki na receptę (Rx) przeznaczone do leczenia przyczynowego migreny.
Leczenie objawowe
Leki OTC
Pacjentowi, który chce przerwać atak migrenowy możesz polecić leki zawierające:
- almotryptan (Dezamigren, Nomigren) – jedyny jak do tej pory przedstawiciel tryptanów o kategorii dostępności OTC. Jednorazowa dawka to 12,5 mg. Metaanaliza wykazała znacząco mniejsze ryzyko działań niepożądanych niż sumatryptan w dawce 100 mg przy podobnej skuteczności.[5] Ma wskazanie w migrenie z aurą i bez aury
Lekiem pierwszego wyboru w leczeniu migreny dostępnym bez recepty jest almotryptan. Jednak w przypadku pacjentów z chorobą niedokrwienną serca, niekontrolowanym nadciśnieniem tętniczym lub chorobą naczyniową mózgu, tryptany są przeciwwskazane. W takiej sytuacji zalecanym rozwiązaniem może być połączenie paracetamolu z kwasem acetylosalicylowym lub kofeiną, które wykazują działanie przeciwbólowe i mogą przynieść ulgę w napadzie migreny.
- paracetamol z ASA i kofeiną (Apap Migrena, Excedrin MigraStop) – połączenie paracetamolu, kwasu salicylowego i kofeiny jest korzystniejsze w uśmierzaniu bólu głowy niż zastosowanie tych substancji pojedynczo lub w kombinacjach dwóch składników.[6] Ma wskazanie w migrenie z aurą i bez aury. Należy zastosować 500 mg paracetamolu, 500 mg ASA i 130 mg kofeiny jako dawkę jednorazową (2 tabletki – na migrenowy ból głowy, a 1 na niemigrenowy ból głowy)
- paracetamol (Apap) – ma wskazanie w leczeniu bólu migrenowego o łagodnym i umiarkowanym nasileniu, dawka jednorazowa to 1000 mg. Może być stosowany w ciąży i podczas karmienia piersią
- paracetamol z kodeiną (Solpadeine Forte Tabs) – ma wskazanie w migrenie z aurą i bez aury, dawka jednorazowa to 1000 mg paracetamolu i 25 mg kodeiny. W dostępnych badaniach porównano mniejsze dawki paracetamolu (400 mg) z kodeiną (25 mg) do 1000 mg ASA i efekty okazały się porównywalne[7]
- paracetamol z kofeiną (Apap Extra, Panadol Extra) – połączenie paracetamolu i kofeiny w dawce 1000 mg + 130 mg jest skuteczniejsze niż sam paracetamol bez zwiększenia ryzyka działań niepożądanych.[8] Zestaw może być stosowany przez ciężarne z wyłączeniem pierwszego trymestru, jest przeciwwskazany podczas karmienia
- paracetamol z kofeiną oraz kodeiną (Solpadeine tabl. Solpadeine tabl. mus., Solpadeine Max tabl. mus.) – połączenie paracetamolu (500 – 1000 mg) z kodeiną (8 – 16 mg) i kofeiną (30 – 60 mg) wykazuje większą skuteczność niż sam paracetamol. Efekt przeciwbólowy postaci rozpuszczalnej jest znacznie szybszy (czas maksymalnego stężenia we krwi po podaniu jest krótszy o ok. 30%) niż tabletki doustnej[9]
- kwas acetylosalicylowy (Aspirin Musująca) – przyjęcie ASA w dawce 1000 mg wykazuje skuteczność porównywalną do 50 mg sumatryptanu[10]
- ibuprofen (Ibum Supermax, Ibuprom Max, Ibuprom Ultramax, Ibuprom RR Max, Nurofen Express Forte) – ma wskazanie w napadach migrenowych z aurą i bez aury, zalecenia rekomendują jednorazowo dawkę 600 – 800 mg. Maksymalna dawka dobowa to 1200 mg
- ibuprofen z paracetamolem (Apap Intense) – połączenie ibuprofenu w dawce 200 mg z paracetamolem w dawce 500 mg, czyli w dawkach mniejszych niż zalecenia dla obu substancji osobno, pozwala ograniczyć atak migreny o słabym lub umiarkowanym nasileniu
- kwas tolfenamowy (Migea) – ma wskazanie w ostrym napadzie migreny. Jednorazową dawkę (200 mg) można powtórzyć po upływie od 1 do 2 godzin
- propyfenazon – tylko jako składnik preparatów złożonych (Saridon, Cefalgin)
Leki na receptę
Leki ze wskazaniami do przerwania bólu migrenowego migreny to:
- sumatryptan (postaci doustne: Cinie, Frimig, Sumamigren, roztwór do wstrzykiwań podskórnych: Sumatriptan Sun, aerozol do nosa: Imigran)
- zolmitryptan (Zolmiles)
- eletryptan (Relpax)
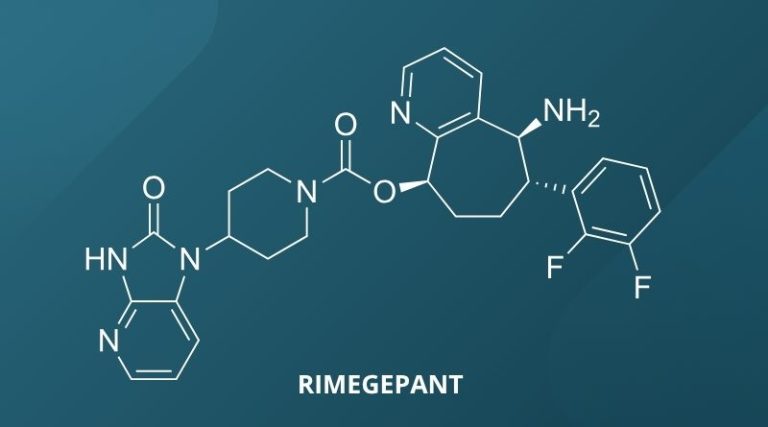
- rimegepant (Vydura) – selektywny antagonista receptora peptydu związanego z genem kalcytoniny (ang. calcitonin gene-related peptide, CGRP). Może być stosowany do przerywania ataków migreny jak i w profilaktyce, jeżeli napady występują co najmniej 4 razy w miesiącu. Vydura jest liofilizatem, należy zatem poinformować pacjenta, żeby otwierał blister całkowicie suchymi dłońmi
- ergotamina (lek: Ergotaminum Filofarm, składnik leku Coffecorn Forte) i dihydroergotamina (lek: Dihydroergotaminum Filofarm) – alkaloidy sporyszu, które zwężają mózgowe naczynia krwionośne. Nie mogą być stosowane łącznie z tryptanami (co najmniej 24 h odstępu)
- metoklopramid (Metoclopramidum Polpharma) – zmniejsza nudności i wymioty towarzyszące migrenom a równocześnie zwiększa wchłanianie leków przeciwbólowych
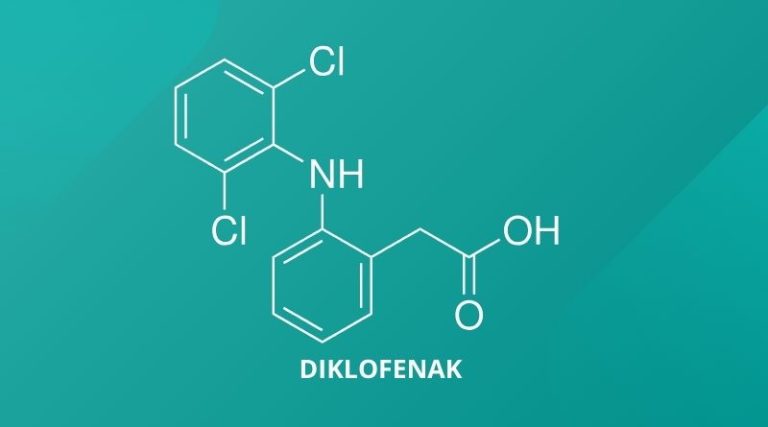
- diklofenak w postaci soli potasowej (Cataflam) – dawka jednorazowa to 50 – 100 mg, maksymalnie można zastosować 200 mg na dobę
Postać podskórna sumatryptanu (Sumatriptan Sun) osiąga maksymalne stężenie we krwi po już 12 minutach, postaci doustne – między 1 a 3 godziny. Tryptany należy podać po ustąpieniu aury chociaż istotne są doświadczenia pacjenta z wcześniejszych epizodów. Brak skuteczności w wypadku zastosowania jednego z leków z tej grupy nie wyklucza możliwości wypróbowania innego.[11]
Charakterystyki zawierają informacje o możliwości interakcji tryptanów z lekami przeciwdepresyjnymi z grupy inhibitorów wychwytu zwrotnego serotoniny (SSRI i SNRI) w postaci zespołu serotoninowego, ale analizy danych dużych grup pacjentów nie wykazały zwiększonego ryzyka wystąpienia takiego zdarzenia.[12]
Dostępne są również leki stosowane w warunkach ambulatoryjnych:
- toksyna botulinowa typu A (Botox) – ma wskazanie w przewlekłej migrenie (15 i więcej dni z bólem migrenowym w miesiącu). Kuracja to określona ilość wstrzyknięć w odpowiednie rejony głowy i szyi
- przeciwciała monoklonalne:
- erenumab (Aimovig) – wiąże się z receptorem CGRP
- fremanezumab (Ajovy) – wiąże się z CGRP i uniemożliwia połączenie białka z receptorem
Przeciwciała mają wskazanie u osób z co najmniej 4 dniami z migreną w miesiącu. Aktualnie (maj 2025) jest możliwość uzyskania refundacji kuracji toksyną botulinową i przeciwciałami monoklonalnymi w ramach programu lekowego B.133 „Profilaktyczne leczenie chorych na migrenę przewlekłą (ICD-10: G43)”.
Czynniki ryzyka
Czynniki ryzyka migreny są złożone i obejmują zarówno uwarunkowania genetyczne, jak i elementy stylu życia oraz czynniki środowiskowe. Najsilniejszym czynnikiem predysponującym jest obciążenie rodzinne – osoby, których rodzice cierpią na migrenę, mają znacznie większe ryzyko zachorowania. Do czynników ryzyka zalicza się również stres, zaburzenia snu, nieregularne posiłki oraz odwodnienie. Ponadto migrenę mogą nasilać czynniki środowiskowe, takie jak nagłe zmiany pogody, intensywne światło, hałas czy silne bodźce zapachowe.[4]
Leki w ciąży
W ciąży możesz polecić:
- paracetamol (Apap), który jest lekiem pierwszego wyboru w przerywaniu napadu migreny u kobiet w ciąży[[13]
- ibuprofen (Ibuprom) – w II trymestrze ciąży[14]
Leki w czasie karmienia piersią
W czasie laktacji możesz polecić:
- paracetamol (Apap)[13]
- ibuprofen (Ibuprom)[15]
- kwas acetylosalicylowy (Aspirin)[16]
- diklofenak (Diclomax)[17]
Preparaty dla dzieci
Migrena u dzieci powinna być diagnozowana i leczona przez lekarza. Mogą być stosowane następujące leki przeciwbólowe:
- od urodzenia (masa ciała > 4 kg) – paracetamol (Paracetamol Hasco)[18]
- od 3. mż. – ibuprofen (Nurofen dla dzieci)[19]
- od 5. rż. – naproksen (Naproxen Hasco, Naproxen Genoptim)
- od 6. rż. – ibuprofen (Ibuprom 200 mg)[14]
- od 12. rż. – kwas acetylosalicylowy (Aspirin), ibuprofen (Ibuprom Sprint, Ibuprom Max), paracetamol (Apap, w: Solpadeine, w: Panadol Femina)[16][20]
- od 14. rż. – diklofenak (Diclac)[21]
Wskazówki praktyczne
Zadaj pacjentowi następujące pytania:
- Czy pacjent ma potwierdzoną migrenę u lekarza?
- Czy pacjent doznał urazu głowy w ostatnim czasie?
- Czy bólowi głowy towarzyszą jeszcze jakieś objawy?
- Czy stosował Pan już wcześniej jakieś leki na migrenę i czy były one skuteczne i dobrze tolerowane?
- W skali od 0 do 3 jak silny w odczuciu pacjenta jest ból?
Warto poinformować pacjenta, że lek z grupy NLPZ w leczeniu migreny powinien być zastosowany jak najszybciej (nawet w okresie aury, jeśli występuje) i w dawce zbliżonej do maksymalnej jednorazowej.
Za najbardziej skuteczny sposób doraźnego leczenia ataku migreny uznaje się połączenie tryptanu z NLPZ, a nie monoterapię tryptanem.[22]
Poinformuj pacjenta, że nadmierne stosowanie leków przeciwmigrenowych może paradoksalnie prowadzić do przewlekłego bólu głowy.
Postępowanie niefarmakologiczne
Niefarmakologiczne metody leczenia migreny mogą stanowić leczenie uzupełniające farmakoterapii bądź być wykorzystywane w przypadku jej nieskuteczności oraz występowania uciążliwych działań niepożądanych. Należą do nich:
- Akupunktura, refleksologia i homeopatia: metody takie jak zabiegi akupunktury, refleksologii lub homeopatia mogą wpłynąć na zmniejszenie nasilenia objawów migreny
- Neurostymulacje: techniki neurostymulacyjne zwiększają możliwości terapeutyczne migreny i stanowią dodatkową metodę leczenia. Mogą okazać się pomocna zarówno dla pacjentów z migreną epizodyczną, przewlekłą, a także oporną na leczenie. Opierają się one na głębokiej stymulacji mózgu czy stymulacji nerwów obwodowych, zabieg ten jest całkowicie bezpieczny i nieinwazyjny
- Dzienniczek bólu głowy: ważnym elementem leczenia niefarmakologicznego jest prowadzenie dzienniczka bólu głowy. Umożliwi to kontrolowanie choroby i ocenę częstotliwości oraz nasilenia bólu, a także zaobserwowanie czynników, które mogą być powiązane z pojawieniem się bólu
Niefarmakologiczne metody leczenia migreny obejmują też sposoby radzenia sobie z czynnikami, które mogą wywoływać napad. Aby zmniejszać ryzyko napadu migrenowego należy:
- utrzymywać regularną aktywność fizyczną
- stosować zdrową dietę
- nawadniać się
- wysypiać się i dbać o higienę snu
- unikać stresu, bądź znaleźć sposoby na radzenie sobie z nim
Pomocne, szczególnie w łagodzeniu nasilenia bólu mogą być także ciepłe lub zimne okłady oraz masaże.[23]
Profilaktyka
W prewencji napadów migrenowych możesz polecić pacjentowi takie składniki jak:
- magnez (w: Magne B6, Magnefar B6 Forte, Laktomag B6) – w dziennej dawce 600 mg, gdyż w podwójnie zaślepionym badaniu wykazano że dodatkowa podaż magnezu zmniejszała ryzyko napadów migrenowych już po 9 tygodniach stosowania
- witamina B2 (lek bez recepty Vitaminum B2 Teva, suplementApteo Witamina B2) – podczas niezaślepionego badania klinicznego pacjenci otrzymywali 400 mg ryboflawiny przez 3 miesiące i częstotliwość napadów migrenowych zmniejszyła się średnio z 4 do 2 na miesiąc[24]
- ryboflawina (Vitaminum B2 Teva) w dawce 400 mg na dobę, która może zapobiegać atakom migreny i zmniejszać częstość ich występowania[24]
- koenzym Q10 (suplementy diety Naturell, Walmark), który według wstępnych badań może zmniejszać częstość napadów migreny oraz skracać czas ich trwania[25]
- wrotycz maruna (suplement diety Alter Medica Złocień maruna) – według przeglądu systematycznego Cochrane z 2015 roku dowody na skuteczność wrotyczu w tym wskazaniu są słabej jakości. Choć dobrze przeprowadzone badanie wykazało redukcję liczby ataków migreny o 0,6 na mies. względem placebo, to jednak wyniki są zbyt różnorodne, aby wyciągnąć jednoznaczne wnioski[26] Na polskim rynku nie są dostępne leki zawierające wyciąg ze złocienia maruna, a jedynie suplementy diety, co utrudnia bezpieczną rekomendację.
- olejek lawendowy – w znoszeniu bólu możesz ponadto polecić aromaterapię. Istnieją dowody, że olejek lawendowy może być skuteczny w hamowaniu migrenowych bólów głowy[27]
Leki stosowane w profilaktyce migreny to:
- amitryptylina (Amitriptylinum VP) – nieselektywny inhibitor wychwytu zwrotnego monoamin o działaniu przeciwdepresyjnym, za mechanizm przeciwbólowy w migrenie odpowiada wpływ na stężenie noradrenaliny oraz blokowanie kanału sodowego i receptora NMDA
- flunaryzyna (Flunarizinum WZF) – antagonista wapnia, zapobiega skurczom mięśni gładkich drobnych naczyń, antagonista receptorów histaminowych, działa przeciwwymiotnie. Leczenie przebiega w nietypowym schemacie 5 dni stosowania leku i 2 dni przerwy. W razie braku skuteczności po dwóch miesiącach leczenia migreny lek należy odstawić
- propranolol (Propranolol Accord, Propranolol WZF) – nieselektywny β-adrenolityk, badania kliniczne wskazują niemal dwukrotnie większą skuteczność w ograniczaniu napadów migrenowych niż placebo. Inne dostępne w Polsce β-blokery: metoprolol i atenolol mają mniej przekonujące dowody
- topiramat (Etopro, Oritop, Topamax) – badania kliniczne wykazały co najmniej dwukrotnie większą skuteczność w ograniczaniu częstotliwości napadów migrenowych niż placebo[28]
Wytyczne leczenia
Wytyczne omawiające zasady leczenia migreny:
- Headache Classification Committee of the International Headache Society (IHS) The International Classification of Headache Disorders, 3rd edition. (2018). Cephalalgia : an international journal of headache, 38(1), 1–211. https://doi.org/10.1177/0333102417738202
- Ailani, J., Burch, R. C., Robbins, M. S., & Board of Directors of the American Headache Society (2021). The American Headache Society Consensus Statement: Update on integrating new migraine treatments into clinical practice. Headache, 61(7), 1021–1039. https://doi.org/10.1111/head.14153
- Stępień, A., Kozubski, W., Rożniecki J., et al. (2024). Rozpoznawanie i leczenie migreny 2024 – aktualizacja rekomendacji – opracowanie Grupy Ekspertów Sekcji Bólu Głowy Polskiego Towarzystwa Neurologicznego i Polskiego Towarzystwa Badania Bólu. BÓL, 25(1), 9-33. https://doi.org/10.5604/01.3001.0054.4389.
- NICE: Clinical Guideline CG150. Headaches: diagnosis and management of headaches in young people and adults. (ostatnia aktualizacja 12.2021) https://www.nice.org.uk/guidance/cg150/chapter/Recommendations#management-2
Wideo
Almotryptan, leki przeciwdepresyjne i zespół serotoninowy – Tuszyński Wyjaśnia #2
Almotryptan – Co przekazać pacjentowi?
Ibuprofen – Pogadanki Farmaceutyczne
Paracetamol – Co przekazać pacjentowi?
Polecana literatura
Temat szerzej omówiono w następujących pozycjach literaturowych:
Piśmiennictwo
- Rutter, P. (2017). Community Pharmacy⬏⬏
- Miller, S., Matharu, M. S. (2014). Migraine is underdiagnosed and undertreated. The Practitioner, 258(1774), 19–3.⬏
- Nowak, A., Babicz, A., & Nowak, M. (2021). Pierwotny ból głowy–przyczyny i różnicowanie. Paediatrics & Family Medicine/Pediatria i Medycyna Rodzinna, 17(4).⬏
- Pescador Ruschel, M. A., & De Jesus, O. (2024). Migraine Headache. In StatPearls. StatPearls Publishing.⬏⬏
- Chen, L. C., & Ashcroft, D. M. (2007). Meta‐analysis examining the efficacy and safety of almotriptan in the acute treatment of migraine. Headache: The Journal of Head and Face Pain, 47(8), 1169-1177⬏
- Diener, H. C., Pfaffenrath, V., Pageler, L., Peil, H., & Aicher, B. (2005). The fixed combination of acetylsalicylic acid, paracetamol and caffeine is more effective than single substances and dual combination for the treatment of headache: a multicentre, randomized, double-blind, single-dose, placebo-controlled parallel group study. Cephalalgia: an international journal of headache, 25(10), 776–787. https://doi.org/10.1111/j.1468-2982.2005.00948.x ⬏
- Boureau, F., Joubert, J. M., Lasserre, V., Prum, B., & Delecoeuillerie, G. (1994). Double-blind comparison of an acetaminophen 400 mg-codeine 25 mg combination versus aspirin 1000 mg and placebo in acute migraine attack. Cephalalgia: an international journal of headache, 14(2), 156–161. https://doi.org/10.1046/j.1468-2982.1994.1402156.x⬏
- Barbanti, P., Allais, G., Cevoli, S., Guerzoni, S., Valeriani, M., & Vernieri, F. (2024). The Role of the Combination Paracetamol/Caffeine in Treatment of Acute Migraine Pain: A Narrative Review. Pain and therapy, 13(3), 319–346. https://doi.org/10.1007/s40122-024-00581-x ⬏
- Rygnestad, T., Zahlsen, K., & Samdal, F. A. (2000). Absorption of effervescent paracetamol tablets relative to ordinary paracetamol tablets in healthy volunteers. European journal of clinical pharmacology, 56(2), 141–143. https://doi.org/10.1007/s002280050732 ⬏
- Lampl, C., Voelker, M., & Diener, H. C. (2007). Efficacy and safety of 1,000 mg effervescent aspirin: individual patient data meta-analysis of three trials in migraine headache and migraine accompanying symptoms. Journal of Neurology, 254(6), 705–712. https://doi.org/10.1007/s00415-007-0547-2 ⬏
- NICE: Clinical Guideline CG150. Headaches: diagnosis and management of headaches in young people and adults. (ostatnia aktualizacja 12.2021) https://www.nice.org.uk/guidance/cg150/chapter/Recommendations#management-2 ⬏
- Orlova, Y., Rizzoli, P., & Loder, E. (2018). Association of Coprescription of Triptan Antimigraine Drugs and Selective Serotonin Reuptake Inhibitor or Selective Norepinephrine Reuptake Inhibitor Antidepressants With Serotonin Syndrome. JAMA neurology, 75(5), 566–572. https://doi.org/10.1001/jamaneurol.2017.5144 ⬏
- USP Zdrowie. (2014). ChPL APAP⬏⬏
- US Pharmacia. (2013). ChPL Ibuprom.⬏⬏
- HASCO-LEK. (2020). ChPL Ibum Femina⬏
- Bayer. (2009). ChPL Aspirin⬏⬏
- Vitabalans. (2017). ChPL Diclomax.⬏
- HASCO-LEK. (2021). ChPL Paracetamol Hasco.⬏
- Reckitt Benckiser. (2008). ChPL Nurofen dla dzieci⬏
- US Pharmacia. (2008). ChPL Ibuprom sprint.[/przypis][przypis]USP Zdrowie. (2014). ChPL APAP⬏
- Sandoz GmbH. (2013). ChPL Diclac⬏
- Pringsheim, T., & Becker, W. J. (2014). Triptans for symptomatic treatment of migraine headache. BMJ (Clinical research ed.), 348, g2285. https://doi.org/10.1136/bmj.g2285⬏
- Pescador Ruschel, M. A., & De Jesus, O. (2024). Migraine Headache. In StatPearls. StatPearls Publishing.⬏
- Boehnke, C., Reuter, U., Flach, U., Schuh-Hofer, S., Einhäupl, K. M., & Arnold, G. (2004). High-dose riboflavin treatment is efficacious in migraine prophylaxis: an open study in a tertiary care centre. European journal of neurology, 11(7), 475–477. https://doi.org/10.1111/j.1468-1331.2004.00813.x ⬏⬏
- Shoeibi, A., Olfati, N., Soltani Sabi, M., Salehi, M., Mali, S., & Akbari Oryani, M. (2017). Effectiveness of coenzyme Q10 in prophylactic treatment of migraine headache: an open-label, add-on, controlled trial. Acta neurologica Belgica, 117(1), 103–109. https://doi.org/10.1007/s13760-016-0697-z ⬏
- Wider, B., Pittler, M. H., Ernst, E. (2015). Feverfew for preventing migraine. The Cochrane database of systematic reviews, 4(4), CD002286. https://doi.org/10.1002/14651858.CD002286.pub3⬏
- Sasannejad, P., Saeedi, M., Shoeibi, A., Gorji, A., Abbasi, M., Foroughipour, M. (2012). Lavender essential oil in the treatment of migraine headache: a placebo-controlled clinical trial. European neurology, 67(5), 288–291. https://doi.org/10.1159/000335249⬏
- Silberstein, S. D., Neto, W., Schmitt, J., Jacobs, D., & MIGR-001 Study Group (2004). Topiramate in migraine prevention: results of a large controlled trial. Archives of neurology, 61(4), 490- 495. https://doi.org/10.1001/archneur.61.4.490 ⬏