Czego się nauczysz z tego przypadku?
Po zapoznaniu się z tym przypadkiem:
- opiszesz, czym jest hipoglikemia oraz jakie są jej objawy i przyczyny,
- doradzisz odpowiednie postępowanie w przypadku wystąpienia u pacjenta epizodu hipoglikemii,
- opiszesz, jak działa insulina izofanowa, kiedy notuje się szczyt jej działania,
- przedstawisz prawidłową technikę i wskażesz miejsca podania insuliny,
- dobierzesz odpowiedni rodzaj igieł do insuliny.
Opis przypadku
Do apteki przychodzi pan Jacek. Podaje receptę na insulinę izofanową (Insuman Basal Solostar). Widzisz, że jest osobą otyłą. Pacjent prosi również o wydanie leku na „podniesienie poziomu cukru”. Jest zdenerwowany, a Ty obserwujesz, że wyraźnie drżą mu ręce.
Wywiad i rozpoznanie
We właściwie kontrolowanej cukrzycy, przy prawidłowo prowadzonej insulinoterapii, epizody hipoglikemii nie powinny występować. Należy więc przeprowadzić wywiad farmaceutyczny i ustalić, jak można pomóc pacjentowi.
Co sprawiło, że chce Pan preparat na podniesienie cukru?
Pytanie pozwala ustalić, czy pacjent aktualnie doświadcza objawów hipoglikemii lub obawia się jej na podstawie pomiarów.
A widzi pan, bardzo mnie zaniepokoiły niskie wyniki na glukometrze, dlatego się trzęsę i chciałem coś na szybkie podniesienie cukru.
Pacjent prawdopodobnie jest w trakcie łagodnej hipoglikemii lub jej bliskiej; wymaga doraźnej pomocy i edukacji.
Od jak dawna stosuje Pan insulinę?
Czas stosowania pozwala ocenić etap edukacji pacjenta — błędy techniczne i dawkowanie częściej dotyczą osób we wczesnym okresie terapii.
Insulinę mam dopiero od trzech miesięcy.
Stosunkowo krótki staż zwiększa ryzyko błędów w technice podawania insuliny.
Jak często zdarzają się Panu takie spadki cukru?
Częste epizody hipoglikemii mogą świadczyć o złym dostosowaniu dawek lub niewłaściwej technice podania insuliny.
No… 2–3 razy w tygodniu.
Zbyt częste hipoglikemie wymagają korekty postępowania i oceny dawki insuliny.
Czy prowadzi Pan dzienniczek pomiarów glukozy?
Systematyczne zapisy pozwalają ocenić schemat glikemii i znaleźć przyczyny hipoglikemii.
Nie, nie prowadzę, tylko tak na bieżąco sprawdzam.
Brak dzienniczka utrudnia ocenę kontroli cukrzycy; konieczna jest edukacja.
Czy zdarza się Panu spożywać alkohol?
Alkohol nasila ryzyko nocnych hipoglikemii, dlatego trzeba ustalić, czy jest to czynnik sprawczy.
Nie, alkoholu nie piję.
Alkohol nie jest przyczyną epizodów.
Czy uprawia Pan jakiś sport lub zwiększył ostatnio aktywność fizyczną?
Wysiłek fizyczny zwiększa zużycie glukozy i może prowadzić do hipoglikemii, zwłaszcza bez modyfikacji dawki lub posiłku.
No właśnie… zacząłem chodzić na siłownię, bo po insulinie mi waga poszła w górę.
Aktywność fizyczna może być czynnikiem wywołującym epizody hipoglikemii.
Proszę mi jeszcze powiedzieć, czy zna Pan dokładne dawkowanie insuliny zalecone przez lekarza?
Pytanie pozwala upewnić się, czy pacjent prawidłowo realizuje zalecenia i nie modyfikuje dawek samodzielnie.
Tak, podaję rano 12 jednostek, a po południu 8.
Schemat dawkowania jest znany pacjentowi, ale konieczne jest powiązanie go z posiłkami i wysiłkiem.
A w jaki sposób podaje Pan insulinę i jakich igieł Pan używa?
Błędy techniczne (zbyt długa igła, zbyt głębokie podanie, brak rotacji miejsc) wpływają na wchłanianie i mogą powodować wahania glikemii.
Podaję zawsze w brzuch i używam igieł 8 mm.
Zbyt długa igła i brak rotacji miejsc mogą powodować nieprzewidywalne wchłanianie insuliny oraz sprzyjać lipohipertrofii.
Problem lekowy
Problem lekowy: Nieodpowiednie przyjmowanie leku | Występowanie: Rzeczywisty
U pacjenta występują epizody hipoglikemii, które są niebezpiecznym działaniem niepożądanym leczenia przeciwcukrzycowego. W przypadku odpowiednio prowadzonej insulinoterapii nie powinny one mieć miejsca. Pacjent stosuje igły o długości 8 mm, które nie są obecnie zalecane nawet u osób z otyłością. Ponadto zwiększył aktywność fizyczną, nie dostosowując dawki insuliny.
Hipoglikemia
Hipoglikemia jest bardzo częstym i ciężkim działaniem niepożądanym insulinoterapii. Według wytycznych Polskiego Towarzystwa Diabetologicznego hipoglikemię rozpoznaje się, gdy stężenie glukozy we krwi spada poniżej 70 mg/dl (3,9 mmol/l). Ciężka hipoglikemia to stan, który wymaga pomocy innej osoby w celu podania węglowodanów lub glukagonu[1]. Klasyfikację hipoglikemii przedstawiono w tabeli poniżej.
| Poziom hipoglikemii | Stężenie glukozy | Opis |
|---|---|---|
| Poziom 1 | ≤ 70 mg/dl ≤ 3,9 mmol/l | Stężenie glukozy wymagające leczenia węglowodanami prostymi, wskazane dostosowanie dawek leków obniżających stężenie glukozy |
| Poziom 2 | < 54 mg/dl < 3,0 mmol/l | Wystarczająco niskie stężenie glukozy wskazujące na istotną klinicznie hipoglikemię |
| Poziom 3 | Brak specyficznego progu stężenia glukozy | Hipoglikemia związana z ciężkim upośledzeniem zdolności poznawczych, wymagająca pomocy osób trzecich do przerwania epizodu hipoglikemii |
Przyczyny i objawy hipoglikemii
Przyczynami hipoglikemii mogą być:
- podanie zbyt dużej dawki insuliny w stosunku do zapotrzebowania,
- nieodpowiednia technika podania insuliny,
- zmiana miejsca podania insuliny,
- inny niż zwykle (intensywniejszy) wysiłek fizyczny,
- współistniejące choroby (biegunka, wymioty),
- nieprzestrzeganie diety, opuszczenie posiłku,
- spożycie alkoholu,
- niewyrównane zaburzenia endokrynologiczne (niedoczynność tarczycy),
- zastosowanie leków nasilających działanie hipoglikemizujące glukozy (inne leki przeciwcukrzycowe, IKA, fibraty, fluoksetyna, IMAO, sulfonamidy czy salicylany).
Objawy hipoglikemii mogą być różnorodne, występować w różnych połączeniach i z różnym nasileniem. Hipoglikemia wywołuje objawy neurogenne (wynikające z pobudzenia układu współczulnego), a w kolejnej fazie neuroglikopenię, która jest wynikiem „głodu komórkowego” w obrębie OUN. Objawy neurogenne obejmują drżenie, kołatanie serca i niepokój lub pobudzenie (objawy zależne od katecholamin, czyli adrenergiczne) oraz pocenie się, głód i parestezje (objawy zależne od acetylocholiny, cholinergiczne). Objawy neuroglikopenii obejmują zawroty głowy, osłabienie, senność, delirium, splątanie, a przy niższych stężeniach glukozy w osoczu drgawki i śpiączkę[3].
Leczenie hipoglikemii
W przypadku stwierdzenia epizodu hipoglikemii osobie przytomnej należy podać około 15 g glukozy i skontrolować glikemię po upływie 15 minut (jest to reguła 15/15). Jeżeli hipoglikemia się utrzymuje, trzeba powtórzyć podanie glukozy i pomiar glikemii. U osób leczonych analogami długo działającymi należy uwzględnić możliwość opóźnionego nawrotu hipoglikemii po pierwotnym wyprowadzeniu osoby chorej na cukrzycę z tego stanu[1].
W obrocie aptecznym dostępne są preparaty glukozy dedykowane osobom, u których mogą wystąpić nagłe spadki stężenia cukru we krwi. Są one dostępne zarówno w postaci saszetek z płynną glukozą (Glukoza płynna Symdiab), jak również w postaci pastylek do ssania (Dextro Energy, GlukoUp).
Ponadto pacjent z dużym ryzykiem klinicznie istotnej hipoglikemii (< 54 mg/dl) powinien mieć przepisany glukagon. Członkowie rodziny, opiekunowie, nauczyciele dzieci i młodzieży chorych na cukrzycę powinni być zaznajomieni ze sposobem podawania glukagonu.
Preparaty glukagonu zarejestrowane w Polsce to GlucaGen 1 mg HypoKit w postaci proszku i rozpuszczalnika do przygotowywania roztworu do wstrzykiwań oraz Baqsimi w postaci proszku do nosa.
Interwencja
Pacjenta wsparto w następujący sposób:
- Przekazanie informacji ustnej. Poinformowano, że epizody hipoglikemii mogą być bardzo niebezpieczne dla zdrowia i wynikają z nieprawidłowo prowadzonej insulinoterapii. Dodano, że w przypadku planowanej aktywności fizycznej należy obniżyć dawkę przyjmowanej insuliny bądź przed aktywnością spożyć posiłek lub przekąskę bogatą w węglowodany.
- Wydanie materiału edukacyjnego. Pacjentowi wydano dzienniczek pomiarów stężenia glukozy we krwi i poinstruowano, w jaki sposób go prowadzić. Zarekomendowano, by w przypadku odnotowania spadku stężenia glukozy wpisać, w jakich okolicznościach się pojawiły (aktywność fizyczna, spożycie alkoholu, pominięcie posiłku), by w przyszłości można było wyeliminować podobne sytuacje.
- Instruktaż obsługi sprzętu. Ponadto pacjentowi zademonstrowano, w jaki sposób należy podawać insulinę, i wydano igły o długości 5 mm, gdyż te stosowane przez pacjenta były za długie. Zasugerowano zmianę miejsca podania na okolice ud lub pośladków. Wyjaśniono, że zastosowanie zbyt długich igieł może wiązać się z domięśniowym podaniem insuliny i powodować spadki stężenia glukozy we krwi, a podanie w okolice brzucha również wiąże się szybszym działaniem insuliny niż w przypadku iniekcji w okolice ud czy pośladków.
- Przekazanie zalecenia niefarmakologicznego. Pacjentowi polecono, by zawsze miał przy sobie preparat z glukozą, który może zażyć w przypadku epizodu hipoglikemii. Należy pamiętać, że podanie czekolady czy batonika to nie najlepsze rozwiązanie – stężenie glukozy we krwi po ich podaniu nie wzrasta tak szybko jak w przypadku podania czystej glukozy. Pacjentowi wydano opaskę „jestem cukrzykiem” oraz zarekomendowano, by poinformował osoby z najbliższego otoczenia, zwłaszcza pracowników siłowni, o swojej chorobie i postępowaniu w przypadku wystąpienia epizodu hipoglikemii.
Uzasadnienie interwencji
W przypadku epizodów hipoglikemii u chorego na cukrzycę typu drugiego bardzo ważna jest edukacja, gdyż większości z tych sytuacji można uniknąć, jeżeli przestrzegane są zasady prawidłowej insulinoterapii. Stosowana u pacjenta insulina to zawiesina insuliny izofanowej. Zawiera on insulinę o umiarkowanie szybkim początku i długim czasie działania, dzięki czemu ryzyko epizodów hipoglikemii jest w tym przypadku niewielkie.
Po wstrzyknięciu podskórnym początek działania insuliny izofanowej następuje w ciągu 60 min, a maksymalne działanie występuje w okresie od 3 do 4 godzin. Czas działania wynosi od 11 do 20 godzin[4].
Grubość skóry człowieka może być różna i wzrastać z wiekiem, jednak rzadko przekracza wartość 3 mm, nawet u osób otyłych. W związku z tym uważa się, że zastosowanie u dorosłych igieł o długości 4 mm do podskórnego podania insuliny jest wystarczająca. Zastosowanie igieł o długości poniżej 6 mm znacznie redukuje możliwość podania insuliny domięśniowo. W przypadku igieł o długości 5 mm ryzyko podania domięśniowego wynosi < 2%, a dla igieł 6 i 8 mm odpowiednio 5 i 15%[5]. Obecne zalecenia Polskiego Towarzystwa Diabetologicznego z 2021 roku podają również, by do insulinoterapii u dorosłych stosowaćigły o długości ≤ 6 mm[1]. Porównanie podania insuliny igłami o różnej długości przedstawiono na rysunku poniżej.
Domięśniowe podanie insuliny, zwłaszcza w aktywny mięsień, prowadzi do znacznie szybszego jej uwolnienia i zwiększa ryzyko epizodów hipoglikemii[6].
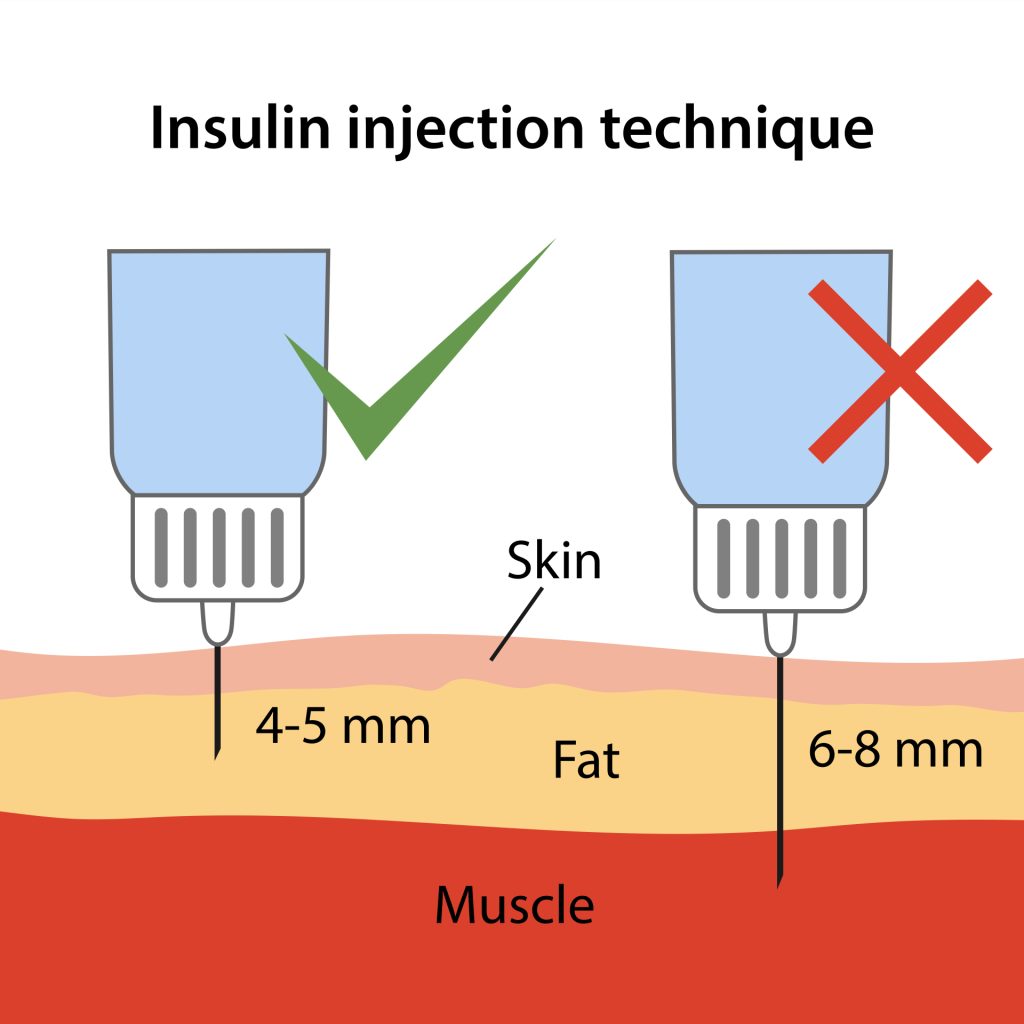
Na odpowiednie działanie insuliny, oprócz długości igły, wpływ ma również technika podania. Przy zastosowaniu krótszych igieł iniekcja podskórna winna być wykonana pod kątem 90⁰, bez tworzenia fałdu skórnego, co przedstawiono na rysunku poniżej.

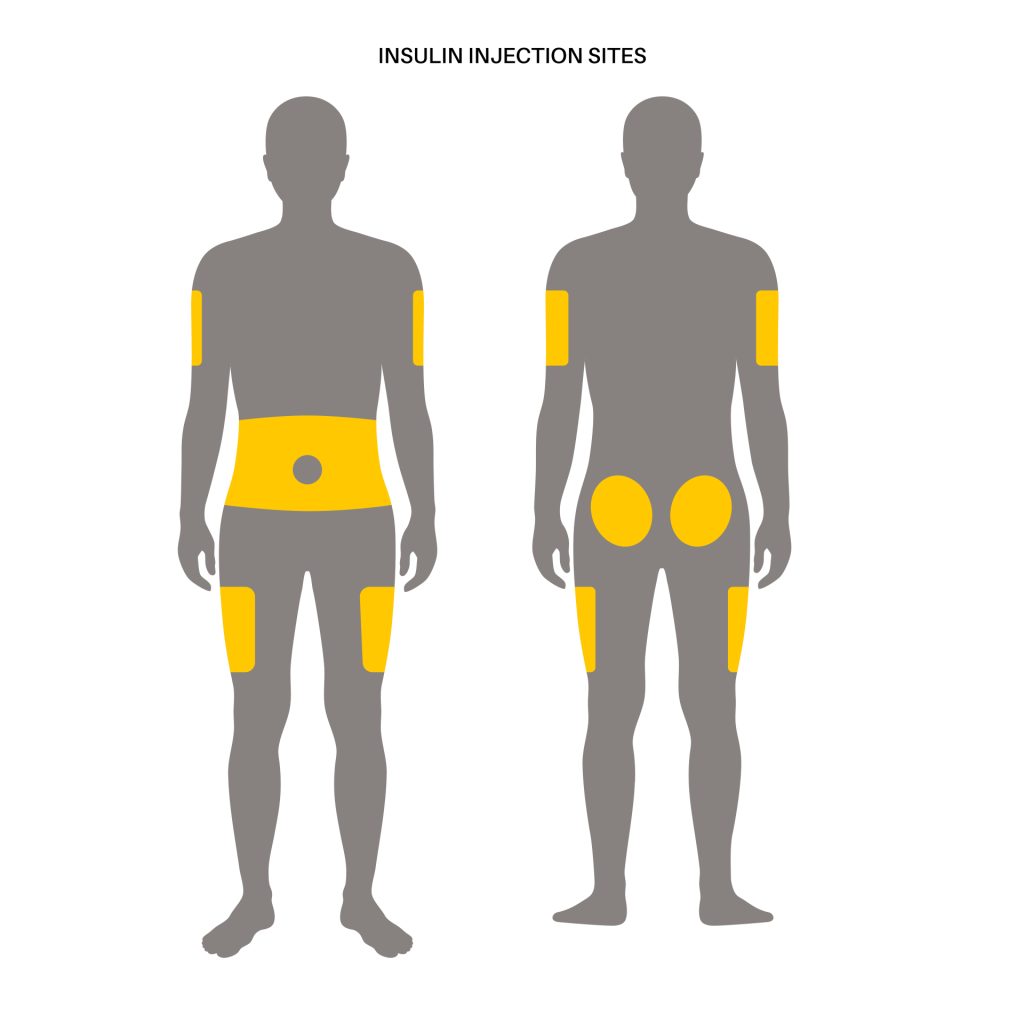
Na szybkość działania insuliny ma również wpływ miejsce jej podania. Możliwe miejsca podania insuliny przedstawiono poniżej. Insulina najszybciej wchłania się z okolicy brzucha, wolniej z ramion i ud, a najwolniej z okolic bioder i pośladków[7].
Piśmiennictwo
- Polskie Towarzystwo Diabetologiczne. (2021) Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2021. Diabetologia Praktyczna 2021;7(1):1-121⬏⬏⬏
- International Hypoglycaemia Study Group. (2017). Glucose concentrations of less than 3.0 mmol/L (54 mg/dL) should be reported in clinical trials: a joint position statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes care, 40(1), 155-157.⬏
- Cryer. P., (2022). Hypoglycemia in adults with diabetes Mellitus. UpToDate. Aktualizacja: 03.08.2022⬏
- Sanofi-Aventis. (2020). ChPL Insuman Basal SoloStar 100 j.m./ml zawiesina do wstrzykiwań we wstrzykiwaczu. Aktualizacja: 2020⬏
- Gibney, M. A., Arce, C. H., Byron, K. J., & Hirsch, L. J. (2010). Skin and subcutaneous adipose layer thickness in adults with diabetes at sites used for insulin injections: implications for needle length recommendations. Current Medical Research and Opinion, 26(6), 1519–1530. doi:10.1185/03007995.2010.481203⬏
- Frid, A. H., Kreugel, G., Grassi, G., Halimi, S., Hicks, D., Hirsch, L. J., … Strauss, K. W. (2016). New Insulin Delivery Recommendations. Mayo Clinic Proceedings, 91(9), 1231–1255. doi:10.1016/j.mayocp.2016.06.010⬏
- Ogston-Tuck, S. (2014). Subcutaneous injection technique: an evidence-based approach. Nursing Standard, 29(3), 53–58. doi:10.7748/ns.29.3.53.e9183⬏