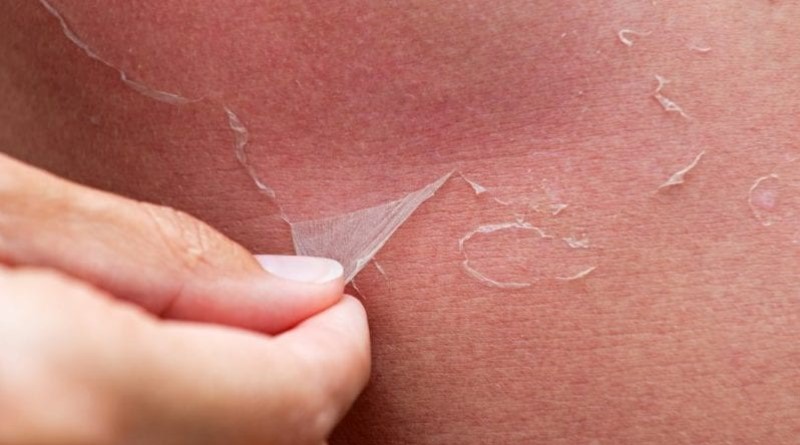
Oparzenia słoneczne powstają na skutek zbyt długiego lub zbyt intensywnego narażenia skóry na promenowanie UV. Często kwestia nadmiernego narażenia skóry na promieniowanie ultrafioletowe bywa bagatelizowana przez pacjentów. Dlatego podczas pracy za pierwszym stołem, szczególnie w okresie letnim warto przypominać, że częsta i długotrwała ekspozycja na promieniowanie ultrafioletowe zwiększa ryzyko zachorowania na raka skóry,[1][2] zaćmę,[3] a także przyśpiesza pojawienie się zmarszczek i zmian pigmentacyjnych.
Badania naukowe wskazują, że ryzyko wystąpienia nowotworów skóry wzrasta wraz z ilością epizodów oparzeń skórnych, które miały miejsce w różnym wieku, w ciągu całego życia.[4]
Oparzenia słoneczne u dzieci
Fakt szkodliwości promieniowania słonecznego jest szczególnie niepokojący ze względu na statystyki, które wskazują, że oparzeniom słonecznym najczęściej ulegają dzieci i niemowlęta.[5] Naskórek i skóra właściwa dzieci są jeszcze niedojrzałe, poszczególne warstwy skóry są znacznie cieńsze, co czyni ją bardziej wrażliwą i podatną na oparzenia. W warstwie podstawnej naskórka (która również jest cieńsza) jest mniej melanocytów niż u osób dorosłych, co skutkuje również mniejszą ilością melaniny i w konsekwencji zbyt słabą ochroną. Wszystkie te czynniki powodują zwiększenie przepuszczalności i głębokości wnikania promieniowania słonecznego, a tym samym sprawiają, że konsekwencje tych oparzeń mogą mieć znacząco gorsze skutki niż u miałoby to miejsce u osoby dorosłej.
Kto jest najbardziej narażony na oparzenia słoneczne?
Substancją, która chroni przed oparzeniami słonecznymi, jest melanina. To barwnik skóry, którego ilość decyduje czy skóra ma jaśniejszy czy ciemniejszy kolor. Na oparzenia słoneczne najbardziej narażone są:
- osoby o jasnej karnacji o włosach blond lub rudych i niebieskich oczach – spowodowane jest to tym , że skóra osób o takim typie urody zawiera mniejszą ilość melaniny, a niektóre osoby o największej wrażliwości mogą odczuć objawy oparzenia nawet po 15-minutowej ekspozycji na słońce,
- osoby mieszkające lub przebywające w strefie równikowej, a także na dużych wysokościach (obszary górskie) – choć może wydaje się nam to oczywiste warto przypomnieć pacjentom wybierającym się na urlop, że podczas przebywania w górach czy na żaglach, czynnikiem, który „maskuje” możliwość poparzenia jest wiatr – sprawia on, że pomimo silnej ekspozycji na słońce ciepło promieni słonecznych (które w innych warunkach naturalnie chroni przed oparzeniem słonecznym) nie jest odczuwalne, podobnie zdradliwy jest śnieg, który odbija promieniowanie słoneczne i może doprowadzić do poważnych oparzeń skóry,
- osoby przyjmujące leki zwiększające wrażliwość skóry na światło słoneczne.
Niektóre wyniki badań naukowych wskazują, że czynnikiem który zwiększa również ryzyko wystąpienia oparzeń słonecznych, a także zachorowania na nowotwór skóry jest spożywanie alkoholu.[6][7][8]
Leki zwiększające wrażliwość skóry na światło słoneczne
Niektóre leki mogą zwiększać wrażliwość skóry na promieniowanie słoneczne. Należą do nich między innymi leki z grupy NLPZ – ketoprofen (Ketonal, Opokan-keto),[9][10] ibuprofen (Ibuprom, Ibuprofen-Pabi) naproksen (Aleve, Naxii), etofenamat (Traumon), retinoidy, niektóre antybiotyki np. tetracyklina (Tetracyclinum TZF), doksycyklina (Doxycyclinum TZF)[11] ciprofloksacyna (Cipronex), leki moczopędne takie jak furosemid, hydrochlorotiazyd, amiodaron (Cordarone) czy też psolareny np. metoksalen (Oxsoralen – w jego przypadku to działanie jest wykorzystywane w leczeniu łuszczycy), leki przeciwpsychotyczne: promazyna (Promazin Jelfa), chlopromazyna (Fenactil), niektóre leki przeciwgrzybicze worykonazol (Vfend).[12]
Jeśli Twój pacjent przyjmuje przewlekle któryś z wyżej wymienionych leków poinformuj go o zwiększonym ryzyku poparzeń słonecznych, o konieczności unikania nadmiernej ekspozycji na słońce i stosowania preparatów ochronnych.[5]
Objawy oparzenia słonecznego
Oparzenie słoneczne, w odróżnieniu od innych oparzeń skóry, nie jest widoczne natychmiast po zbyt długim lub zbyt intensywnym narażeniu na słońce. Objawy te pojawiają się najczęściej po upływie od 3 do 5 godzin po ekspozycji na słońce. Do najczęstszych objawów oparzenia słonecznego zaliczamy zaczerwienienie skóry (rumień), ból i zwiększoną wrażliwość skóry na dotyk czy ucisk.
W przebiegu oparzenia rozwija się miejscowy stan zapalny. Poparzona skóra jest gorąca w dotyku, wyraźnie odczuwalne jest ciepło na skórze. Ból o największym nasileniu pojawia się od 6 do 48 godzin od opalania, a maksymalny stopień zaczerwienienia pojawia się zwykle po 12-24 godzinach od ekspozycji. Zaczerwienienie skóry po nadmiernej ekspozycji znika zazwyczaj po 72 godzinach, a w następnym etapie skóra często się łuszczy. Dopiero na samym końcu pojawia się opalenizna, która jest niczym innym jak objawem uszkodzenia skóry pod wpływem słońca.[5]
Przy cięższych oparzeniach mogą pojawić się pęcherze i obrzęk, które zaobserwować można już po kilku godzinach od ekspozycji na słońce lub dopiero po kilku dniach. Towarzyszyć im może gorączka, dreszcze i złe samopoczucie.
Oparzenie słoneczne II stopnia
Oparzenia słoneczne są zazwyczaj stopnia pierwszego i obejmują tylko naskórek. Jeśli jednak towarzyszy im bardzo silny ból skóry i pojawiające się pęcherze, może to wskazywać na oparzenie drugiego stopnia, które wymaga konsultacji lekarskiej.
W przypadku wystąpienia pęcherzy poinformuj pacjenta, że ich usuwanie czy uszkadzanie jest niewskazane. Wytłumacz, że ich pojawienie się na skórze świadczy o cięższym przebiegu oparzenia, jednak sam pęcherz stanowi naturalny opatrunek dla uszkodzonej skóry, wspomaga gojenie i stanowi ochronę skóry przed infekcją.[13]
Obszar objęty pęcherzem należy utrzymywać w czystości, delikatnie umyć zimną wodą z mydłem, uważając, by nie dopuścić do uszkodzenia naskórka. Jeśli pęcherze są małe i nieliczne wizyta u lekarza nie jest konieczna. Jeśli jednak oparzenie jest poważne lub występuje u małego dziecka, gdy pęcherze na skórze są duże, naskórek ulegnie przerwaniu i z pęcherza zacznie sączyć się płyn, lepiej jest skierować pacjenta do lekarza.
Jeśli skóra jest czerwona i gorąca, puls jest przyśpieszony, występują gorączka, silne bóle głowy, nudności i wymioty, którym towarzyszy ogólny niepokój można podejrzewać udar cieplny, który wymaga specjalistycznej pomocy ratunkowej.
Oparzenia skórne a odpowiedź immunologiczna
Nadmierne narażenie na promieniowanie UV wywołuje mutacje DNA, w wyniku której dochodzi do zatrzymania wzrostu komórki lub śmierci komórki (apoptozę). Apoptozie ulegają keratynocyty (co widoczne jest w postaci złuszczenia naskórka) oraz komórki Langerhansa, biorące udział w odpowiedzi immunologicznej. Intensywna ekspozycja na słońce może osłabiać odpowiedź immunologiczną naskórka, przez co nasilać objawy chorób skórnych, szczególnie takich jak opryszczka.
-
 mgr farm. Alicja Cieślar
mgr farm. Alicja CieślarFarmaceutka pracująca w Krakowie. Odbywała straż w Aptece u Farmaceutów. Absolwentka Wydziału Farmaceutycznego Uniwersytetu Jagiellońskiego Collegium Medicum. W czasie studiów członkini Koła Opieki Farmaceutycznej na UJ CM.
Piśmiennictwo
- Saladi RN, Persaud AN. The causes of skin cancer: a comprehensive review. Drugs Today (Barc). 2005 Jan;41(1):37-53. abstrakt⬏
- McLeod GFH, Reeder AI, Gray AR, McGee R. Unintended Sunburn: A Potential Target for Sun Protection Messages. Journal of Skin Cancer. 2017;2017:6902942. pełny tekst⬏
- Gupta VB, Rajagopala M, Ravishankar B. Etiopathogenesis of cataract: An appraisal. Indian Journal of Ophthalmology. 2014;62(2):103-110 pełny tekst ⬏
- Dennis LK, VanBeek MJ, Beane Freeman LE, Smith BJ, Dawson DV, Coughlin JA. Sunburns and risk of cutaneous melanoma, does age matter: a comprehensive meta-analysis. Annals of epidemiology. 2008;18(8):614-627 pełny tekst⬏
- Antony R Young, Angela Tewari, Patient education: Sunburn (Beyond the Basics). Up To Date pełny tekst [dostęp 22.03.2017]⬏⬏⬏
- Rota M, Pasquali E, Bellocco R, Bagnardi V, Scotti L, Islami F, Negri E, Boffetta P, Pelucchi C, Corrao G, La Vecchia C. Alcohol drinking and cutaneous melanoma risk: a systematic review and dose-risk meta-analysis. Br J Dermatol. 2014 May;170(5):1021-8.pełny tekst⬏
- Wu S, Li W-Q, Qureshi AA, Cho E. Alcohol consumption and risk of cutaneous basal cell carcinoma in women and men: 3 prospective cohort studies. The American Journal of Clinical Nutrition. 2015;102(5):1158-1166. pełny tekst⬏
- Darvin ME, Sterry W, Lademann J, Patzelt A. Alcohol consumption decreases the protection efficiency of the antioxidant network and increases the risk of sunburn in human skin. Skin Pharmacol Physiol. 2013;26(1):45-51. abstrakt⬏
- Loh TY, Cohen PR. Ketoprofen-induced photoallergic dermatitis. The Indian Journal of Medical Research. 2016;144(6):803-806. pełny tekst⬏
- ChPL Ketonal ⬏
- Simman R, Raynolds D. Skin Hypersensitivity to Sun Light Due to Doxycycline Ingestion Causing Hand Partial-Thickness Burn. The Journal of the American College of Clinical Wound Specialists. 2012;4(1):16-17. pełny tekst ⬏
- Drucker AM, Rosen CF. Drug-induced photosensitivity: culprit drugs, management and prevention. Drug Saf. 2011 Oct 1;34(10):821-37. abstract⬏
- American Academy of Dermatology: How to treat sunburn [dostęp 22.03.2017] link⬏