Biegunka (ang. diarrhoea) to zwiększona częstotliwość oddawania stolca (powyżej trzech razy na dobę), jak również zwiększona objętość stolca o zmienionej konsystencji – płynnej lub półpłynnej.
Biegunkę można podzielić według długości jej trwania, na takie rodzaje jak:[1]
- ostra – do 14 dni
- przetrwała – od 14 do 29 dni
- przewlekła – 30 dni i więcej
Biegunka to przede wszystkim fizjologiczna reakcja obronna organizmu, która ma chronić przed chorobotwórczymi drobnoustrojami, ich toksynami czy niebezpiecznymi dla zdrowia truciznami. Z tego powodu często ma ona charakter samoograniczający się i nie wymaga swoistego leczenia. Warto pamiętać, że kiedy czynniki wywołujące biegunkę zostaną wydalone z przewodu pokarmowego, organizm automatycznie powróci do stanu równowagi sprzed biegunki.
Objawy
Pacjent z objawami biegunki skarży się na:
- oddawanie stolca powyżej 3 razy na dobę
- zwiększoną ilość stolca wraz ze zmienioną konsystencją na płynną lub półpłynną
Pacjent może mieć także dodatkowe objawy, takie jak: ogólne osłabienie, ból brzucha, gorączka, dreszcze, ból głowy i nudności.
Rozstrojenie pracy jelit trwające tygodniami może prowadzić do poważnych powikłań, m.in. zaburzeń stanu odżywienia organizmu, utraty elektrolitów i witamin, dlatego ważne jest wdrożenie leczenia objawowego od momentu pojawienia się pierwszych objawów biegunki.
Objawy alarmowe
Zaleć pacjentowi wizytę u lekarza, jeżeli:
- biegunka utrzymuje się dłużej niż 2 dni u osób dorosłych i 24 godz. w przypadku dzieci (poniżej 6. r.ż.), a dotychczasowe leczenie nie przyniosło efektów
- występują objawy odwodnienia stopnia średniego bądź ciężkiego (takie jak: wzmożone pragnienie, rzadsze oddawanie moczu w kolorze ciemnożółtym, uciążliwa suchość śluzówek jamy ustnej i języka, brak apetytu, senność, a czasami pobudzenie)
- w stolcu obecna jest krew bądź śluz lub gdy wypróżnienia mają charakter tłuszczowy
- poza biegunką występują wymioty uniemożliwiające stosowanie doustnej terapii nawadniającej
- biegunce towarzyszy wysoka gorączka (powyżej 38,9˚C)
- występuje krwawienie z odbytu.
Przyczyny
Przyczyną biegunki może być:
- upośledzenie wchłaniania w jelicie cienkim i grubym, spowodowane zmniejszoną powierzchnią wchłaniania, uszkodzeniem mechanizmów transportu, obecnością substancji osmotycznie czynnych lub przyspieszonym pasażem jelitowym
- nasilony transport wody i elektrolitów, aktywowany przez enterotoksyny, mediatory reakcji zapalnej lub enterohormony (hormony żołądkowo–jelitowe wpływające na zmiany aktywności motorycznej przewodu pokarmowego)
Wśród czynników wywołujących biegunkę ostrą najczęściej wymienia się:[2]
- infekcje, odpowiedzialne za > 90% przypadków biegunek ostrych
- działania niepożądane leków
- nadwrażliwość pokarmową
- spożycie alkoholu
- nadmierne spożywanie produktów z kofeiną
- ostre zapalenie okrężnicy
Za najczęstsze przyczyny biegunek przewlekłych uważane są: zespół jelita drażliwego, nieswoiste zapalenia jelit i rak okrężnicy.[3]
Biegunka jest często występującym działaniem niepożądanym związanym ze stosowaniem leków.
Do grup leków najczęściej wywołujących biegunki należą:[4]
- antybiotyki o szerokim spektrum, np. amoksycylina, doksycyklina, klindamycyna
- leki zobojętniające kwas solny, np. sole magnezu
- inhibitory konwertazy angiotensyny (IKA), np. ramipryl
- diuretyki, np. hydrochlorotiazyd
- beta-blokery
- leki przeciwarytmiczne, np. digoksyna
- leki przeciwnowotworowe
- analogi prostaglandyn, np. mizoprostol
- teofilina
- metformina
- niesteroidowe leki przeciwzapalne
- inhibitory pompy protonowej (IPP).
Kryteria rozpoznania
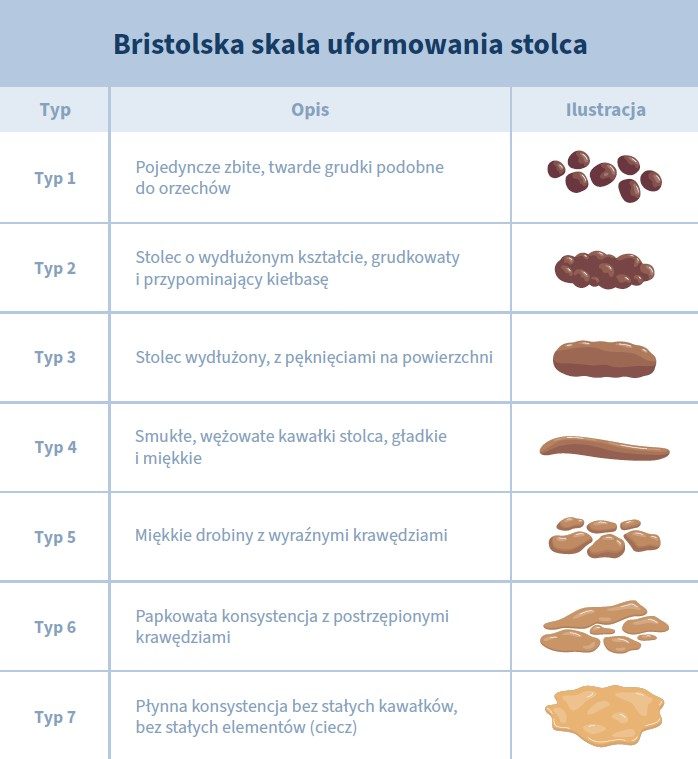
Biegunka to stan, w którym pacjent oddaje stolce płynne lub półpłynne (typu 6-7 wg bristolskiej skali uformowania stolca) i z częstotliwością ≥3 dziennie. Skala bristolskich stolców (ang. Bristol Stool Scale, Bristol Stool Form Scale) to narzędzie medyczne służące do klasyfikacji konsystencji i wyglądu stolca. Opisuje:[5]
- typ 6, jako papkowaty stolec z poszarpanymi krawędziami
- typ 7, jako wodnisty, całkowicie płynny stolec.
Różnicowanie
Objawy biegunki są charakterystyczne, dlatego trudno pomylić tę dolegliwość z innym problemem.
W diagnostyce różnicowej istotne jest odróżnienie biegunki o podłożu infekcyjnym, zapalnym lub polekowym od biegunki podróżnych, która stanowi szczególną kategorię biegunek infekcyjnych. Biegunkę podróżnych można podejrzewać u pacjenta, który zgłasza wystąpienie objawów kilka dni po przyjeździe do kraju o niskim standardzie sanitarnym, zwłaszcza gdy biegunka ma charakter wodnisty i samoograniczający się. W odróżnieniu od niej, biegunka ogólna może wystąpić niezależnie od podróży i często towarzyszą jej dodatkowe objawy, takie jak krew w stolcu, przewlekły przebieg lub choroby współistniejące.
Epidemiologia
Biegunka to częsta dolegliwość, która może dotknąć każdego, niezależnie od wieku czy stanu zdrowia. Najczęściej jest wynikiem zakażenia wirusowego, bakteryjnego lub zatrucia pokarmowego. W większości przypadków ma łagodny przebieg i ustępuje samoistnie w ciągu kilku dni.
Powikłania
Niezależnie od rodzaju i przyczyny biegunki, odwodnienie jest jej głównym powikłaniem. Stopień odwodnienia najlepiej oceniać na podstawie ubytku masy ciała, jednak w warunkach aptecznych jest to trudne – pacjenci rzadko ważą się na tyle regularnie, aby ocena była wiarygodna. Za jeden z wyznaczników odwodnienia, bardziej wiarygodny w przypadku dzieci niż dorosłych, uważa się wydłużony czas powrotu włośniczkowego.
Sprawdza się go poprzez uciśnięcie płytki paznokcia do momentu, kiedy ulega ona odbarwieniu. W przypadku prawidłowego stopnia nawodnienia, po zwolnieniu ucisku różowy kolor powinien powrócić w czasie krótszym niż 1,5 sekundy. Czas 1,5–3 sekund wskazuje na średni stopień odwodnienia, powyżej 3 sekund – na ciężki. Warto jednak pamiętać, że czas powrotu włośniczkowego jest uzależniony od wielu czynników (np. wieku, temperatury otoczenia) i dlatego nie będzie całkowicie wiarygodnym parametrem.[6][7]
U niemowląt charakterystycznym objawem odwodnienia jest zapadnięte ciemiączko i brak łez.[8]
Stopień odwodnienia można też wstępnie ocenić na podstawie innych kryteriów, zebranych w tabeli poniżej.
W przypadku bardzo ciężkiego odwodnienia może dojść do rozwoju szoku hipowolemicznego z zaburzeniami świadomości, brakiem oddawania moczu, przyspieszonym i słabym pulsem, bardzo niskim ciśnieniem krwi oraz sinicą obwodową. Jako że jest to stan zagrażający życiu, wymaga natychmiastowej interwencji.[8]
Czytaj też: Co rekomendować do nawodnienia noworodków przy biegunce i wymiotach? – Wyjaśniamy!
Tabela 1 Ocena stopnia odwodnienia
| odwodnienie lekkie | odwodnienie średnie | odwodnienie ciężkie | |
| stan ogólny | pacjent jest spokojny | pacjent niespokojny, pobudzony | pacjent apatyczny, podsypiający |
| pragnienie | normalne | pacjent odczuwa silne pragnienie | pacjent pije słabo lub wcale |
| elastyczność skóry | nieznacznie zmniejszona | zmniejszona | znacznie upośledzona |
| błony śluzowe | wilgotne | suche | bardzo suche |
| gałki oczne | prawidłowe | zapadnięte | zapadnięte i podsychające |
| diureza | prawidłowa | prawidłowa | skąpomocz |
| czynność serca | prawidłowa | przyspieszona | znacznie przyspieszona |
| łzy podczas płaczu | obecne | brak | brak |
Leczenie przyczynowe
Leki OTC
Leczenie biegunki zależy od przyczyny. W przypadku biegunki wywołanej zakażeniem bakteryjnym przewodu pokarmowego jednym z dostępnych bez recepty leków jest nifuroksazyd. Jednak nie ma on potwierdzonej skuteczności w leczeniu biegunki, ani nie został uwzględniony w żadnych wytycznych, krajowych czy zagranicznych. Z tego względu został omówiony poniżej w sekcji dotyczącej leczenia wspomagającego.
Leki na receptę
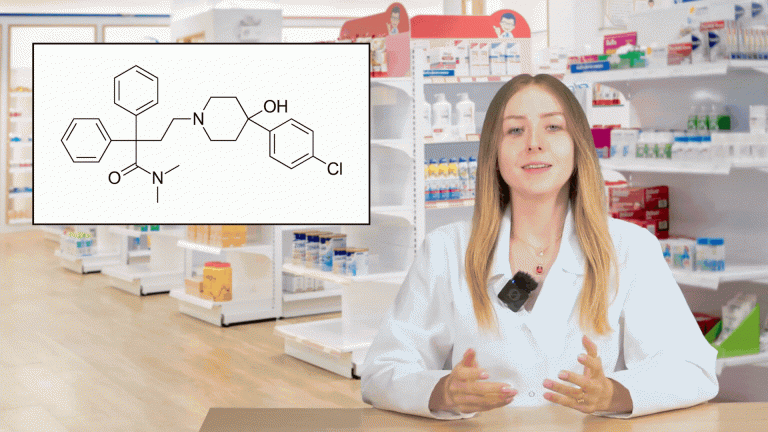
Wśród leków na receptę w leczeniu biegunki dostępny jest lek Reasec, zawierający połączenie difenoksylatu z atropiną, który łączy efekt hamujący perystaltykę przewodu pokarmowego opioidu oraz działanie spazmolityczne atropiny i może być stosowany powyżej 4. r.ż.
Leczenie objawowe
Leki OTC
Podstawę postępowania w biegunkach stanowi doustna terapia nawadniająca, pozwalająca uzupełnić powstałe w wyniku choroby niedobory płynów i elektrolitów. Wyjątek stanowi biegunka z towarzyszącymi, silnymi wymiotami, uniemożliwiającymi doustne podanie płynu.
Pacjentowi z biegunką zarekomenduj:
- elektrolity, takie jak lek Gastrolit lub żywność specjalnego przeznaczenia żywieniowego Orsalit/Acidolit itp., które możesz polecić pacjentom w każdym wieku. Preparaty te mają podobną osmolarność powstałego roztworu, przy czym Gastrolit zawiera w składzie dodatkowo wyciąg z rumianku o działaniu przeciwskurczowym i przeciwzapalnym. Poinformuj pacjenta, by rozpuścił każdą saszetkę w 200–250 ml wody i wypił 1–4 szklanek na dobę podczas biegunki i przez parę dni po jej ustąpieniu. Stosowanie elektrolitów jest trzonem terapii każdego rodzaju biegunki i może zapobiec 93% zgonów spowodowanych biegunką.[9] Dodatkowo ustalono, że ORS (doustna terapia nawadniająca) jest głównym powodem znacznego zmniejszenia zachorowalności i umieralności z powodu biegunki u dzieci w krajach rozwijających się.[10]
W większości przypadków leczenie biegunek jest wyłącznie objawowe. W objawowym leczeniu biegunek stosowane są preparaty zawierające:
- loperamid (Stoperan, Laremid, Loper, Imodium Instant), który przez spowolnienie pracy jelit zmniejsza liczbę wypróżnień i zwiększa zwrotne wchłanianie wody w jelicie grubym. Lek przeznaczony jest dla osób powyżej 6. r.ż. i stosuje się go w dawce 1–2 tabl. do 3–4 razy na dobę. W praktyce rekomenduj pacjentom przyjęcie jednorazowo 2 tabl., a następnie po jednej po każdym luźnym stolcu (ale nie więcej niż 8 tabl. na dobę). Wyniki przeglądu badań potwierdziły, że równoczesne stosowanie loperamidu podczas antybiotykoterapii pozwala na zredukowanie liczby oddawanych stolców, a przez to zwiększa szanse antybiotyku na zadziałanie w świetle jelita.[11] Czytaj też: Loperamid – Ścieżka rekomendacji
- racekadotryl (Tiorfan, Rp: Hidrasec), który jako prolek (metabolizowany do tiorfanu) zmniejsza sekrecję jelitową przy niewielkim wpływie na motorykę jelit. Poleć go osobom z biegunką od 18. r.ż. w dawce 1 kapsułka do 3 razy na dobę. Według metaanalizy badań klinicznych z randomizacją z 2018 roku racekadotryl cechuje się większą skutecznością od innych metod objawowego leczenia biegunek. Wyjątek stanowi loperamid, który okazał się skuteczniejszy, ale gorzej tolerowany od racekadotrylu.[12] Dla dzieci dostępny jest racekadotryl w formie granulatu do sporządzania zawiesiny (Recenum Baby od 3. m.ż. i Recenum Junior od 6. r.ż.). Czytaj też: Kiedy polecać racekadotryl, a kiedy loperamid? – Wyjaśniamy!
- diosmektyt (Smecta), który posiada właściwości adsorpcyjne, przeciwzapalne i powlekające błonę śluzową przewodu pokarmowego. Polecaj stosowanie diosmektytu u dzieci od 2. r.ż. (w dawce 1–3 sasz. na dobę) oraz u dorosłych. Według przeglądu systematycznego Cochrane diosmektyt może skrócić czas trwania biegunki o dzień, zwiększyć liczbę dzieci wyleczonych w ciągu 3 dni i nieznacznie zmniejszyć objętość luźnych stolców.[13] Czytaj też: Czy na biegunkę lepiej polecać diosmektyt czy węgiel? – Wyjaśniamy!
- probiotyki, zawierające bakterie Lactobacillus rhamnosus GG (suplementy Dicoflor, Floractin) lub drożdżaki Saccharomyces boulardii CNCM I-745 (lek Enterol 250) – według wyników badań stosowanie probiotyków zawierających te szczepy skraca czas trwania biegunki poantybiotykowej o dzień i łagodzi jej objawy zarówno u dorosłych, jak i u dzieci. Udowodniono też ich działanie przeciwzapalne w obrębie jelit i wykazano, że profilaktyczne zastosowanie rhamnosus GG i S. boulardii może zmniejszać ryzyko biegunki związanej z zażywaniem antybiotyków nawet o 50%.[14]
Poza lekami pierwszego wyboru możesz polecić stosowanie preparatów dodatkowych zawierających takie substancje jak:
- tanina w postaci białczanu taniny (Taninal) lub taninianu żelatyny (Tasectan), która wykazuje działanie ściągające i hamuje rozwój bakterii, dezaktywując ich toksyny w świetle jelita. Wyrób Tasectan możesz polecić nawet dla niemowlaka. Czytaj też: Dlaczego taninian żelatyny nie znajduje się w wytycznych leczenia biegunek? – Pytanie do redakcji
- kwas masłowy (Debutir, Intesta), który jest głównym substratem energetycznym komórek jelit przyspieszającym regenerację nabłonka jelit. Możesz go polecić szczególnie pacjentom ze schorzeniami przewlekłymi, którym towarzyszy biegunka
- węgiel leczniczy (Carbo medicinalis MF, Węgiel leczniczy VP), czyli środek o dużej zdolności absorpcyjnej, który nie przenika przez jelito cienkie. Możesz rekomendować go pacjentom od 12. r.ż., w jednorazowej dawce 4 g po każdym luźnym wypróżnieniu. Autorzy badania przeglądowego ocenili, że w porównaniu z innymi często stosowanymi lekami przeciwbiegunkowymi węgiel aktywowany ma niewiele skutków ubocznych[15] Konieczne są jednak dalsze badania, aby w pełni określić skuteczność węgla leczniczego w leczeniu biegunki. Obecnie nie znajduje się on w żadnych uznanych wytycznych leczenia biegunki. Czytaj też: Węgiel aktywny
- nifuroksazyd (Nifuroksazyd Hasco, Nifuroksazyd Gedeon Richter), który nie wchłania się z przewodu pokarmowego i działa przeciwbakteryjnie. Chociaż nifuroksazyd nie znajduje się w żadnych wytycznych, krajowych czy zagranicznych, ze względu na dobry profil bezpieczeństwa możesz polecić jego stosowanie osobom z biegunką od 6. r.ż. W jednym otwartym badaniu klinicznym porównującym skuteczność stosowania nifuroksazydu i probiotykoterapii wykazano, że czas do ostatniego nieuformowanego stolca był ponad dwukrotnie dłuższy niż po podaniu probiotyków[16] Więcej przeczytasz w: Czy nifuroksazyd jest skuteczny?
- kleik marchwiowo-ryżowy (HIPP ORS 200) będący gotowym do spożycia płynem nawadniającym regulującym zaburzenia gospodarki wodno-elektrolitowej podczas biegunki o równoczesnym działaniu zapierającym, który możesz polecić niemowlętom powyżej 4. m.ż.
- owoc borówki czernicy (Myrtilli fructus) dostępny w ziołach do zaparzania (Zielnik apteczny) jako tradycyjny środek leczniczy o działaniu ściągającym i przeciwbiegunkowym związanym z zawartością garbników. Czytaj też: Borówka czernica – Vaccinium myrtillus L.
- kora dębu (Quercus cortex) o działaniu ściągającym i zapierającym, tradycyjnie stosowana w leczeniu łagodnych biegunek, dostępna w postaci tabletek (Quecor) lub ziół do zaparzania (Zielnik apteczny)
- trimebutyna (Ircolon Gastro, Tribux Bio), która jest agonistą receptorów enkefalinowych w ścianie jelita i reguluje zaburzenia motoryki mięśni gładkich przewodu pokarmowego i którą możesz polecić szczególnie w przypadku biegunki związanej ze stresem
- laktaza, która jest enzymem umożliwiającym rozkład laktozy do glukozy i galaktozy. Stanowi składnik suplementów diety (Lactocontrol, Lactaza Tabs, Mamalac) dedykowanych osobom z trudnościami w trawieniu laktozy, które mogą objawiać się jako dolegliwości żołądkowo-jelitowe występujące po spożyciu produktów mlecznych. Czytaj też: Laktaza
Poinformuj pacjenta stosującego preparaty o działaniu adsorpcyjnym oraz ściągającym (takie jak węgiel leczniczy, diosmektyt, tanina, owoc borówki i kora dębu), że mogą hamować wchłanianie innych substancji, dlatego powinny być przyjmowane minimum 2 godz. przed lub po zastosowaniu innych leków.
Leki na receptę
Leczenie antybiotykiem rozważa się w przypadku biegunki wodnistej umiarkowanej lub ciężkiej, wiążącej się ze znacznym ograniczeniem sprawności, która trwa powyżej 3 dni bądź przy ciężkiej biegunce, gdy obecna jest krew w stolcu. Chemioterapeutyki i antybiotyki (oraz ich dawki), które mogą być zalecone w uzasadnionych przypadkach ostrej biegunki infekcyjnej, przedstawiono w tabeli poniżej.
Tabela 2 Leki przeciwbakteryjne stosowane doustnie w ostrej biegunce infekcyjnej i ich dawkowanie[11][17]
| Lek przeciwbakteryjny | Dawka | Czas trwania terapii |
| lewofloksacyna (Levalox, Levoxa) | 500 mg | pojedyncza dawka lub 3–5-dniowa terapia |
| cyprofloksacyna (Cipronex, Ciphin 500) | 750 mg lub 500 mg 1–2 × dziennie | pojedyncza dawka 3–5-dniowa terapia |
| ofloksacyna (Tarivid 200) | 400 mg | pojedyncza dawka lub 3-dniowa terapia |
| azytromycyna (Macromax, Sumamed) | 1000 mg lub 500 mg | pojedyncza dawka 3-dniowa terapia |
| ryfaksymina (Xifaxan) | 200 mg 3 × dziennie | 3-dniowa terapia |
Czynniki ryzyka
Na biegunkę najbardziej narażone są następujące grupy pacjentów:
- niemowlęta i małe dzieci – układ odpornościowy i pokarmowy nie są jeszcze w pełni rozwinięte
- osoby starsze – często cierpią na choroby przewlekłe (np. cukrzycę, choroby serca), które zwiększają podatność na zakażenia, a ich odporność słabnie z wiekiem
- osoby z obniżoną odpornością – chorzy na AIDS, nowotwory, osoby po przeszczepach lub w trakcie chemioterapii
- podróżni odwiedzający kraje o niskim poziomie sanitarnym – biegunka podróżnych jest częsta u osób wyjeżdżających do Azji, Afryki i Ameryki Południowej
- osoby przyjmujące niektóre leki – leki, które mogą stanowić przyczynę wystąpienia biegunki zostały opisane powyżej.
Leki w ciąży
W ciąży możesz polecić:
Czytaj też: Wybór leku OTC na biegunkę w ciąży
Leki w czasie karmienia piersią
W czasie laktacji możesz polecić:
Preparaty dla dzieci
Dla dzieci możesz zarekomendować takie leki jak:
- od 1. d.ż. – elektrolity[18]
- od 2. r.ż. – diosmektyt[25]
- od 4. r.ż. – białczan taniny[26]
- od 6. r.ż. – loperamid[27]
- od 12. r.ż. – węgiel aktywowany.[28]
Pamiętaj, że każdy z probiotyków może mieć podaną inną dolną granicę wieku. Należy ją sprawdzić w przypadku każdego preparatu.
Wskazówki praktyczne
Warto pamiętać, że pacjenci czasem mylnie interpretują każdy stolec płynny lub półpłynny jako biegunkę. Z kolei osoby spożywające dużo błonnika nie traktują zwiększonej objętości oddawanych stolców jako biegunki, dlatego że są one uformowane.
Postępowanie niefarmakologiczne
Według WHO odwodnienie i niedożywienie to dwa najczęstsze powikłania biegunki. WHO zaleca, by zarówno podczas, jak i po przebytej biegunce podawać odżywcze posiłki choremu, co zapobiega niedożywieniu i osłabieniu w trakcie oraz po ustąpieniu objawów.[8] Z tego względu poleć pacjentowi spożywanie małych posiłków i stopniowy powrót do regularnej diety sprzed biegunki.
Zaleć również picie dużych ilości wody lub niesłodzonej herbaty, ewentualnie napojów przeznaczonych dla sportowców lub zup w połączeniu z solonymi krakersami, jeśli biegunka ma łagodny przebieg, a pacjent nie chce kupować preparatu z elektrolitami.[11]
Odradź pacjentom spożywanie takich produktów jak:
- gazowane napoje i słodzone soki
- napoje z kofeiną
Możesz również doradzić spożywanie pokarmów zapierających, takich jak jak ciemna czekolada, kleik marchwiowy, ryż, gotowane jabłka i banany.
Gdy objawy zaczynają ustępować, można stopniowo rozszerzać i urozmaicać jadłospis, kierując się ogólnymi zaleceniami dotyczącymi diety w ostrych infekcjach przewodu pokarmowego.[29]
Profilaktyka
Kluczową rolę w zapobieganiu biegunce podróżnych odgrywa właściwa higiena rąk i spożywanych posiłków.[30]
Wytyczne leczenia
Wytyczne leczenia biegunki:
- Guarino, A., Ashkenazi, S., Gendrel, D., Lo Vecchio, A., Shamir, R., Szajewska, H., European Society for Pediatric Gastroenterology, Hepatology, and Nutrition, & European Society for Pediatric Infectious Diseases (2014). European Society for Pediatric Gastroenterology, Hepatology, and Nutrition/European Society for Pediatric Infectious Diseases evidence-based guidelines for the management of acute gastroenteritis in children in Europe: update 2014. Journal of pediatric gastroenterology and nutrition, 59(1), 132–152. https://doi.org/10.1097/MPG.0000000000000375
- World Gastroenterology Organisation. (2012). Acute diarrhea in adults and children: A global perspective. Journal of Clinical Gastroenterology. https://www.worldgastroenterology.org/guidelines/acute-diarrhea
- Riddle, M. S., DuPont, H. L., & Connor, B. A. (2016). ACG clinical guideline: Diagnosis, treatment, and prevention of acute diarrheal infections in adults. American Journal of Gastroenterology, 111(5), 602–622. https://doi.org/10.1038/ajg.2016.126
- Meisenheimer, E. S., Epstein, C., & Thiel, D. (2022). Acute diarrhea in adults. American Family Physician, 106(1), S219–S226.
Wideo
Węgiel aktywowany – co przekazać pacjentowi?
Racekadotryl – co przekazać pacjentowi?
Loperamid – Pogadanki farmaceutyczne
Elektrolity – Pogadanki farmaceutyczne
Trimebutyna – Pogadanki farmaceutyczne
Polecana literatura
Temat szerzej omówiono w następujących pozycjach literaturowych:
- Schorzenia układu pokarmowego w praktyce aptecznej – Wydawnictwo Farmaceutyczne
- Leki pierwszego wyboru WYDANIE IV – Wydawnictwo Farmaceutyczne
- Dietetyka i dietoterapia w praktyce aptecznej. Praktyczne kompendium wiedzy o żywności, zasadach żywienia i dietach – Wydawnictwo Farmaceutyczne
- 150+ leków OTC, które musi znać farmaceuta – Wydawnictwo Farmaceutyczne
- Działania niepożądane leków – Wydawnictwo Farmaceutyczne
Piśmiennictwo
- Gajewski, P. (red.). (2023). Interna Szczeklika. Medycyna Praktyczna⬏
- Gotfried, J. (2020). Diarrhea. Aktualizacja: 03.2020. Pobrano z: https://www.msdmanuals.com/professional/gastrointestinal-disorders/symptoms-of-gastrointestinal-disorders/diarrhea ⬏
- Gajewski, P. (red.). (2017). Interna Szczeklika 2017/18. Mały podręcznik. Medycyna praktyczna⬏
- Pawlowski, S. (2020). Assessment of acute diarrhoea. BMJ Best Practice. Aktualizacja: 05.03.2020.⬏
- Gajewski, P. (red.). (2023). Interna Szczeklika. Medycyna Praktyczna.⬏
- Gajewski, P. (red.). (2017). Interna Szczeklika 2017/18. Mały podręcznik. Medycyna praktyczna.⬏
- Pickard, A., Karlen, W., Ansermino, J. M. (2011). Capillary refill time: is it still a useful clinical sign? Anesthesia and analgesia, 113(1), 120–123. https://doi.org/10.1213/ANE.0b013e31821569f9 ⬏
- WHO. (2005). The treatment of diarrhoea. A manual for physicians and other senior health workers. Pobrano z: https://apps.who.int/iris/bitstream/handle/10665/43209/9241593180.pdf;jsessionid=A9262550604032BAE65713B738A3A037?sequence=1 ⬏⬏⬏
- Munos, M. K., Walker, C. L., Black, R. E. (2010). The effect of oral rehydration solution and recommended home fluids on diarrhoea mortality. International journal of epidemiology, 39 Suppl 1(Suppl 1), i75–i87. https://doi.org/10.1093/ije/dyq025 ⬏
- Ofei, S. Y., Fuchs, G. J., 3rd (2019). Principles and Practice of Oral Rehydration. Current gastroenterology reports, 21(12), 67. https://doi.org/10.1007/s11894-019-0734-1 ⬏
- Riddle, M. S., DuPont, H. L., Connor, B. A. (2016). ACG Clinical Guideline: Diagnosis, Treatment, and Prevention of Acute Diarrheal Infections in Adults. The American journal of gastroenterology, 111(5), 602–622. https://doi.org/10.1038/ajg.2016.126 ⬏⬏⬏
- Eberlin, M., Chen, M., Mueck, T., Däbritz, J. (2018). Racecadotril in the treatment of acute diarrhea in children: a systematic, comprehensive review and meta-analysis of randomized controlled trials. BMC pediatrics, 18(1), 124. https://doi.org/10.1186/s12887-018-1095-x ⬏
- Pérez-Gaxiola, G., Cuello-García, C. A., Florez, I. D., Pérez-Pico, V. M. (2018). Smektyn w leczeniu dzieci z ostrymi biegunkami. Cochrane Database of Systematic Reviews ⬏
- Pérez, C. (2015). Probióticos en la diarrea aguda y asociada al uso de antibióticos en pediatría [Probiotics for the treating acute diarrhea and preventing antibiotic-associated diarrhea in children]. Nutricion hospitalaria, 31 Suppl 1, 64–67. https://doi.org/10.3305/nh.2015.31.sup1.8709 ⬏
- Senderovich, H., Vierhout, M. J. (2018). Is there a role for charcoal in palliative diarrhea management? Current medical research and opinion, 34(7), 1253–1259. https://doi.org/10.1080/03007995.2017.1416345 ⬏
- Begovic, B., Ahmedtagic, S., Calkic, L., Vehabović, M., Kovacevic, S. B., Catic, T., & Mehic, M. (2016). Open Clinical Trial on Using Nifuroxazide Compared to Probiotics in Treating Acute Diarrhoeas in Adults. Materia socio-medica, 28(6), 454–458. https://doi.org/10.5455/msm.2016.28.454-458 ⬏
- Kim, Y. J., Park, K. H., Park, D. A., Park, J., Bang, B. W., Lee, S. S., Lee, E. J., Lee, H. J., Hong, S. K., & Kim, Y. R. (2019). Guideline for the Antibiotic Use in Acute Gastroenteritis. Infection & chemotherapy, 51(2), 217–243. https://doi.org/10.3947/ic.2019.51.2.217 ⬏
- Teva Pharmaceuticals. (2014). ChPL GASTROLIT⬏⬏⬏
- Krotex Pharm. (2021). ChPL Trilac.”Nie badano bezpieczeństwa stosowania produktu Trilac w okresie ciąży.”[/przypis][przypis]LALLEMAND. (2023). ChPL Lacidofil⬏
- Bausch Health Ireland Limited. (2013). ChPL Carbo medicinalis VP. „Dotychczas brak jest danych dotyczących bezpieczeństwa stosowania węgla aktywnego podczas ciąży i karmienia piersią. Podczas ciąży może być stosowany jedynie w przypadkach gdy w opinii lekarza korzyść dla matkiprzeważa nad potencjalnym zagrożeniem dla płodu.”⬏
- BIOCODEX. (2024). ChPL Enterol⬏
- Krotex Pharm. (2021). ChPL Trilac.⬏
- LALLEMAND. (2023). ChPL Lacidofil⬏
- Bausch Health Ireland Limited. (2013). ChPL Carbo medicinalis VP. „Z uwagi na fakt, że węgiel aktywny nie wchłania się z przewodu pokarmowego mało prawdopodobne jest, by wywierał on niekorzystny wpływ na dzieci karmione piersią.”⬏
- MAYOLY PHARMA. (2025). ChPL Smecta[/przypis] probiotyki[przypis]BIOCODEX. (2024). ChPL Enterol⬏
- Wrocławskie Zakłady Zielarskie „Herbapol”. (2013). ChPL Taninal⬏
- US Pharmacia. (2022). ChPL Stoperan⬏
- Bausch Health Ireland Limited. (2013). ChPL Carbo medicinalis VP⬏
- Mach, T. (2011). Biegunka podróżnych / Travelers’ diarrhea. Gastroenterologia Kliniczna, 3(3), 121–126. Copyright 2011 Via Medica. ISSN 2081–1020.⬏
- Mach, T. (2011). Biegunka podróżnych / Travelers’ diarrhea. Gastroenterologia Kliniczna, 3(3), 121–126. Copyright 2011 Via Medica. ISSN 2081–1020.⬏